Переливание крови — это важная медицинская процедура, которая может спасти жизнь пациенту в критических ситуациях. Однако успешность этой процедуры во многом зависит от правильной совместимости групп крови донора и реципиента. В данной статье мы рассмотрим основные аспекты совместимости групп крови при переливании, представим таблицы и пробы, которые помогут понять, какие группы могут быть совместимы, а какие — нет. Знание этих нюансов крайне важно как для медицинских работников, так и для пациентов, чтобы избежать серьезных осложнений и обеспечить безопасность процедуры.
Правила переливания
Следующим этапом является общий анализ крови, который делится на два исследования. Первое проводится в лаборатории, а второе — в специализированных донорских центрах. Здесь определяются группа крови, резус-фактор, уровень гемоглобина и наличие инфекций. Результаты анализов сопоставляются, и при совпадении данных, а также отсутствии инфекционных заболеваний, пациента приглашают в кабинет для забора крови. После завершения всех анализов кровь донора помещается в специальный контейнер и проходит очистку в центрифуге, где плазма отделяется от эритроцитов. Затем она отправляется в плазмоэкстрактор, который дополнительно разделяет плазму от клеток. Эти процедуры обязательны, так как цельная кровь, не прошедшая очистку, не используется для переливания, чтобы избежать риска передачи инфекционных заболеваний.
Для забора используется около 300-400 мл.
Подробный видеоматериал о процессе переливания

Врачи подчеркивают важность правильного выбора группы крови при переливании, так как несовместимость может привести к серьезным осложнениям. Существует четыре основные группы крови: A, B, AB и O, каждая из которых имеет свои особенности. Например, группа O считается универсальным донором, так как ее можно переливать людям с любой другой группой, в то время как группа AB является универсальным реципиентом. Специалисты акцентируют внимание на необходимости предварительного тестирования на совместимость, чтобы избежать гемолитической реакции. Кроме того, важно учитывать резус-фактор, так как его несовпадение также может вызвать негативные последствия. Врачи настоятельно рекомендуют соблюдать все протоколы и стандарты, чтобы обеспечить безопасность пациентов во время процедур переливания.

Как производят пробу?
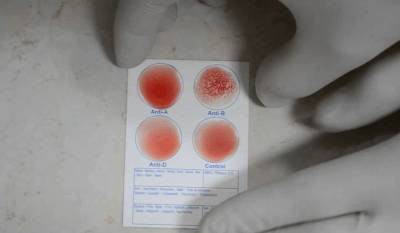
Перед переливанием крови врач должен удостовериться в совместимости крови донора и пациента, проведя необходимые пробы. Для этого берут 0,1 мл сыворотки крови пациента и смешивают с 0,01 мл донорской крови на белом листе бумаги, периодически покачивая смесь. Спустя 5 минут врач оценивает результат: если наблюдается аглютинация (склеивание эритроцитов), кровь не подходит для пациента. Отсутствие аглютинации свидетельствует о совместимости групп. Затем проводится дополнительная проба на совместимость по резус-фактору. Существует несколько методов для ее проверки, включая 10% раствор желатина и 33% полиглюкин.
| Группа крови донора | Группа крови реципиента | Совместимость |
|---|---|---|
| I (0) | I (0) | Совместимо |
| I (0) | II (A) | Совместимо |
| I (0) | III (B) | Совместимо |
| I (0) | IV (AB) | Не совместимо |
| II (A) | II (A) | Совместимо |
| II (A) | IV (AB) | Совместимо |
| II (A) | I (0) | Не совместимо |
| III (B) | III (B) | Совместимо |
| III (B) | IV (AB) | Совместимо |
| III (B) | I (0) | Не совместимо |
| IV (AB) | IV (AB) | Совместимо |
| IV (AB) | II (A) | Не совместимо |
| IV (AB) | III (B) | Не совместимо |
| IV (AB) | I (0) | Не совместимо |
Как проводят пробу с 10 % желатина
В пробирку помещают каплю эритроцитов донора, предварительно промытую физиологическим раствором. Затем добавляют подогретый разжиженный раствор желатина и смешивают его с двумя каплями сыворотки пациента. Полученную смесь ставят на водяную баню на десять минут. После этого, аккуратно перемешивая, вводят около 7 мл физиологического раствора и несколько раз переворачивают пробирку. Если наблюдается склеивание эритроцитов, то переливание данного материала невозможно. Отсутствие аглютинации свидетельствует о совместимости резус-факторов.
Проба с 33 % полиглюкином
Этот метод является одним из наиболее распространенных в медицинской практике. Врач берет центрифужную пробирку, помещает в нее две капли сыворотки пациента, затем добавляет по одной капле донорской крови и раствора полиглюкина. После тщательного перемешивания пробирку вращают вокруг своей оси в течение пяти минут для равномерного распределения содержимого. Затем добавляют 4 мл физиологического раствора, и пробирку наклоняют на 90 градусов, избегая взбалтывания. После этого врач оценивает результат.
Если цвет равномерный и аглютинация отсутствует, это свидетельствует о совместимости резус-факторов. В противном случае наличие аглютинации указывает на несовместимость.
Биологическая проба
Для предотвращения осложнений после начала переливания крови проводится биологическая проба. Пациенту вводят небольшую порцию крови (10-15 мл) и в течение трех минут внимательно следят за его состоянием. Если не наблюдается реакций, таких как учащение пульса или затрудненное дыхание, процедуру повторяют еще дважды, продолжая мониторинг. Переливание разрешается только при отсутствии нежелательных показателей. В случае их обнаружения гемотрансфузия не должна проводиться.
Как происходит переливание
После подтверждения индивидуальной совместимости и исключения признаков отторжения донорской крови начинается процесс переливания. Кровь должна находиться при комнатной температуре, но не более 35 минут. В случае экстренного переливания её подогревают на водяной бане до 37 градусов, строго контролируя температуру с помощью термометра. Гемотрансфузия выполняется капельным методом с использованием одноразовой системы с фильтром или шприца для прямого переливания. Оптимальная скорость составляет 50 капель в минуту, что обеспечивает поступление крови в организм пациента. Каждые 15 минут и на протяжении всей процедуры медицинские работники измеряют пульс, давление и температуру, фиксируя результаты в медицинской карте. Остатки крови после завершения переливания хранятся в холодильнике не дольше двух суток. Пациент должен соблюдать постельный режим в течение нескольких дней под постоянным наблюдением медицинского персонала.
Необходимость в переливании
Гемотрансфузия — критически важная процедура при значительных потерях крови. Она необходима в ситуациях, таких как аварии, катастрофы, падения с высоты, а также при неправильном наложении жгута для остановки сильных кровотечений. Переливание крови требуется также при значительном снижении уровня гемоглобина или наличии инфекционных заболеваний, чтобы устранить угрозу для жизни пациента. Если у человека открытые кровотечения, выраженное малокровие или патологии крови, то почти всегда необходимо переливание (информацию о совместимости групп смотрите в таблице ниже).
Последствия при несовместимости донорской крови
Последствия индивидуальной несовместимости могут быть серьезными. Они варьируются от нарушений дыхательных функций до проблем с центральной нервной системой.
Могут развиться печеночная и почечная недостаточности, нарушается кроветворение, обмен веществ и функционирование пищеварительной системы, что может привести к посттрансфузионному шоку. В таких случаях требуется неотложное лечение в стационаре под контролем медицинских специалистов. При несовместимости групп во время биологической пробы проявления значительно менее выражены. У пациента могут возникнуть озноб, боли в области груди, особенно сильные боли в пояснице, учащение пульса и чувство тревоги. В таких ситуациях проведение гемотрансфузии строго запрещено. На сегодняшний день вероятность несовместимости во время переливания крови довольно низка.
Совместимость групп
Не всегда люди с одинаковой группой крови могут стать донорами друг для друга. На это влияют различные факторы. Ключевым моментом является отсутствие агглютинации эритроцитов обоих доноров. В медицине этот процесс называется агглютинацией, и выделяют два типа агглютиногенов: А и В. В плазме крови также присутствуют агглютинины, обозначаемые как α и β. Интересно, что каждое из этих веществ может находиться в крови только в одном экземпляре. Проще говоря, два агглютиногена и два агглютина не могут существовать одновременно. Эти компоненты определяют совместимость или несовместимость между донорами и реципиентами. Существуют следующие группы крови: 0(1), 2, 3 и 4, каждая из которых может быть положительной или отрицательной по резус-фактору. Самой редкой считается группа 4 с отрицательным резусом, которая встречается примерно у 10% населения мира. Ниже представлена таблица, показывающая возможные варианты донорства для всех групп крови.
Таблица совместимости
| Реципиент | Донор | ||||||
| 0(1) (+) | 2 (-) | 2 (+) | 3 (-) | 3 (+) | 4 (-) | 4 (+) | |
| 0(1) (-) | ок | ||||||
| 0(1) (+) | ок | ок | |||||
| 2 (-) | ок | ок | |||||
| 2 (+) | ок | ок | ок | ок | |||
| 3 (-) | ок | ок | |||||
| 3 (+) | ок | ок | ок | ок | |||
| 4 (-) | ок | ок | ок | ок | |||
| 4 (+) | ок | ок | ок | ок | ок | ок | ок |
Видео про совместимость групп крови
Данная информация предназначена исключительно для ознакомления. Процесс переливания крови сложен и требует строгого соблюдения всех правил, а также высокой ответственности со стороны медицинского персонала. Поэтому переливания крови обычно проводятся только в крайних случаях, несмотря на кажущуюся простоту. В таблице представлены уже установленные и проверенные совместимости. Берегите свое здоровье и оставайтесь здоровыми!

История исследований совместимости групп крови
История исследований совместимости групп крови начинается с открытия самого феномена групп крови. В 1900 году австрийский ученый Карл Ландштейнер открыл три основные группы крови: A, B и O, а позже, в 1902 году, была добавлена группа AB. Эти открытия стали основой для дальнейших исследований, которые позволили понять, как различные группы крови взаимодействуют друг с другом.
В начале XX века, после открытия групп крови, начались эксперименты по переливанию крови. Первые попытки переливания были неудачными и часто приводили к серьезным осложнениям или даже смерти пациентов. Это было связано с тем, что врачи не имели представления о том, как различные группы крови могут влиять на организм реципиента. Лишь в 1907 году в США было проведено первое успешное переливание крови, когда была соблюдена совместимость групп.
С течением времени ученые начали понимать, что не только группы A, B и O имеют значение, но и резус-фактор, который был открыт в 1937 году. Резус-фактор (Rh) определяет наличие или отсутствие определенного антигена на поверхности эритроцитов. Это открытие добавило новый уровень сложности в вопрос совместимости, так как теперь необходимо было учитывать не только группу крови, но и резус-принадлежность.
В 1940-х годах начались более систематические исследования совместимости групп крови, что привело к созданию различных классификаций и рекомендаций по переливанию. В это время были разработаны методы тестирования на совместимость, такие как проба на агглютинацию, которые позволили врачам более точно определять, какие группы крови могут быть безопасно перелиты.
С развитием медицинской науки и технологий, исследования в области совместимости групп крови продолжали углубляться. В 1950-х и 1960-х годах были проведены крупные клинические испытания, которые подтвердили важность соблюдения совместимости при переливании. Эти исследования также привели к созданию банков крови, где хранятся запасы различных групп крови, что значительно улучшило доступность и безопасность переливаний.
Современные исследования продолжают углублять наше понимание совместимости групп крови. Ученые изучают не только основные группы, но и редкие группы крови, а также генетические факторы, которые могут влиять на совместимость. Это позволяет улучшать методы переливания и снижать риск осложнений, связанных с несовместимостью.
Таким образом, история исследований совместимости групп крови — это путь от первых открытий до современных технологий, которые позволяют безопасно и эффективно проводить переливания, спасая жизни миллионов людей по всему миру.
Современные методы определения совместимости
Современные методы определения совместимости групп крови при переливании крови являются важным аспектом медицины, так как неправильный выбор донора может привести к серьезным осложнениям, включая гемолиз и шок. Основные группы крови определяются системой ABO и резус-фактором (Rh). Система ABO включает четыре основные группы: A, B, AB и O, в зависимости от наличия или отсутствия антигенов на поверхности эритроцитов. Резус-фактор, в свою очередь, делит кровь на Rh-положительную и Rh-отрицательную.
Для определения совместимости групп крови используются несколько методов, среди которых наиболее распространены:
- Кросс-матчинг (перекрестное соответствие): Это лабораторный тест, который проводится перед переливанием. Он включает смешивание образцов крови донора и реципиента для проверки на наличие агглютинации. Если агглютинация не наблюдается, это указывает на совместимость.
- Тест на наличие антител: Этот метод позволяет выявить антитела в сыворотке крови реципиента, которые могут реагировать с антигенами донорских эритроцитов. Если антитела обнаружены, необходимо выбрать другую группу крови или провести дополнительные тесты.
- Генетическое тестирование: Современные технологии позволяют проводить молекулярно-генетические исследования, которые помогают определить группы крови с высокой точностью. Это особенно важно в случаях, когда традиционные методы не дают однозначных результатов.
- Использование автоматизированных систем: В последние годы в медицинских учреждениях все чаще применяются автоматизированные системы для определения групп крови и совместимости. Эти системы значительно ускоряют процесс тестирования и уменьшают вероятность человеческой ошибки.
Важно отметить, что совместимость групп крови не ограничивается только системой ABO и резус-фактором. Существуют и другие системы групп крови, такие как система Kell, Duffy и Kidd, которые также могут влиять на совместимость. Поэтому в сложных случаях может потребоваться более детальное тестирование.
Кроме того, необходимо учитывать индивидуальные особенности пациента, такие как наличие сопутствующих заболеваний, которые могут повлиять на реакцию организма на переливание. Например, у пациентов с аутоиммунными заболеваниями может быть повышенный риск формирования антител, что требует особого подхода к выбору донора.
В заключение, современные методы определения совместимости групп крови при переливании крови играют ключевую роль в обеспечении безопасности пациентов. Постоянное развитие технологий и методов тестирования позволяет минимизировать риски и улучшить результаты лечения.
Рекомендации по переливанию крови в экстренных ситуациях
Переливание крови в экстренных ситуациях требует особого внимания к совместимости групп крови, так как неправильный выбор может привести к серьезным осложнениям, вплоть до летального исхода. Важно понимать, что группы крови определяются наличием или отсутствием определенных антигенов на поверхности эритроцитов, а также антител, находящихся в плазме крови. Основные группы крови, определяемые системой ABO, включают группы A, B, AB и O, а также резус-фактор (Rh), который может быть положительным или отрицательным.
В экстренных ситуациях, когда время играет критическую роль, необходимо следовать определенным рекомендациям по переливанию крови. В первую очередь, если нет возможности провести тест на совместимость, рекомендуется использовать универсальную донорскую кровь группы O Rh- для переливания. Эта группа крови не содержит антигенов A и B, что минимизирует риск гемолитической реакции.
Однако, даже при использовании универсальной группы, важно учитывать состояние пациента и наличие у него антител. Например, у пациентов с группой крови A могут быть антитела против группы B, а у пациентов с группой B — антитела против группы A. В таких случаях, если есть возможность, следует использовать кровь, соответствующую группе пациента.
При наличии времени и возможности, всегда рекомендуется проводить тест на совместимость, который включает в себя прямую и непрямую пробу на совместимость. Прямая проба позволяет определить наличие антител в сыворотке крови пациента, а непрямая — выявить возможные реакции между донорскими эритроцитами и сывороткой реципиента.
Кроме того, следует учитывать резус-фактор. Если реципиент имеет Rh-отрицательную кровь, ему следует переливать только Rh-отрицательную кровь, чтобы избежать сенсибилизации и последующих осложнений при будущих переливаниях. В экстренных ситуациях, когда Rh-отрицательная кровь недоступна, можно использовать Rh-положительную кровь, но только в случае, если реципиент не имеет антител к Rh-фактору.
Важно также помнить о необходимости мониторинга состояния пациента после переливания. Наблюдение за возможными реакциями, такими как лихорадка, озноб, одышка или изменения в артериальном давлении, может помочь своевременно выявить и устранить осложнения.
В заключение, переливание крови в экстренных ситуациях требует строгого соблюдения рекомендаций по совместимости групп крови. Знание основных принципов и правил может спасти жизнь пациента и предотвратить серьезные последствия.