Кровообращение плода — это сложный и уникальный процесс, который обеспечивает развитие и жизнедеятельность эмбриона в утробе матери. В данной статье мы подробно рассмотрим схему кровообращения плода, его особенности и ключевые изменения, происходящие в этой системе на различных этапах беременности. Понимание этих процессов имеет важное значение для специалистов в области медицины, акушерства и педиатрии, а также для будущих родителей, интересующихся развитием своего ребенка.
Схема и принципы
Кровообращение у плода начинает функционировать в конце второго месяца его внутриутробного развития, обеспечивая питание головного мозга и других жизненно важных органов.
Схема кровообращения плода значительно отличается от той, что наблюдается после рождения. У плода кровоток организован с использованием дополнительных гемодинамических шунтов.
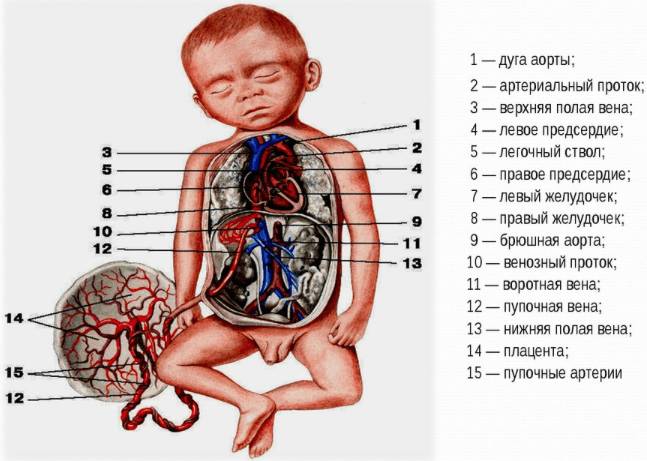
Оба круга кровообращения (большой и малый) завершаются в аорте. Из неё около 65% крови возвращается в плаценту через пупочные артерии.
Значительная часть крови в малом круге выбрасывается в аорту через боталлов проток ниже места, где отходят сосуды, снабжающие голову и верхние конечности плода. Это подчеркивает особенности кровообращения и позволяет доставлять больше кислорода к мозгу.
Врачи подчеркивают, что кровообращение плода имеет свои уникальные особенности, отличающие его от кровообращения после рождения. Внутриутробно плод получает кислород и питательные вещества через плаценту, что требует особой схемы кровообращения. Основные сосуды, такие как пуповинные артерии и вена, играют ключевую роль в этом процессе. Врачи отмечают, что наличие таких структур, как овальное окно и артериальный проток, позволяет крови обходить легкие, которые в этот период не функционируют. Эти адаптации обеспечивают эффективное снабжение плода кислородом и удаление углекислого газа. Понимание этих механизмов важно для диагностики и лечения возможных нарушений в развитии плода. Специалисты акцентируют внимание на том, что любые отклонения в кровообращении могут привести к серьезным последствиям, поэтому регулярные ультразвуковые исследования и мониторинг состояния беременной женщины имеют первостепенное значение.

Особенности
Кровообращение в период внутриутробного развития имеет свои особенности:
- Плод получает необходимые вещества и кислород через плаценту, что делает его зависимым от этого органа.
- Сердце работает по принципу параллельного кровообращения: оба желудочка одновременно выталкивают кровь в аорту.
- Увеличенный объём правого желудочка обусловлен более активной перекачкой крови через него.
- Интенсивность кровотока в этот период в 2,5 раза выше, чем после рождения, что помогает компенсировать физиологическую гипоксию.
| Элемент кровообращения | Функция | Особенности |
|---|---|---|
| Пуповинная артерия | Переносит бедную кислородом кровь от плода к плаценте | Обычно две артерии, обеспечивают выведение углекислого газа и продуктов обмена |
| Пуповинная вена | Переносит богатую кислородом кровь от плаценты к плоду | Одна вена, содержит кислород и питательные вещества, необходимые для развития плода |
| Артериальный проток | Соединяет легочную артерию с аортой | Позволяет крови обходить легкие, которые не функционируют до рождения |
| Овальное окно | Соединяет правое и левое предсердие | Позволяет крови обходить легкие, обеспечивает эффективное кровообращение в условиях внутриутробного развития |
| Венозный проток | Соединяет пуповинную вену с нижней полой веной | Обеспечивает прямой путь для кислородной крови к правому предсердию |
Фетального кровотока
Поддерживают особенности, способствующие параллельному и интенсивному кровообращению у плода, временные системы: протоки Арнциев и Боталлов, а также овальное окно.
Свойства плацентарной крови, насыщенной кислородом на 70% и с кислородным давлением 28-30 мм рт. ст., изменяются в предсердиях.
В левом предсердии показатели составляют 65% и 26 мм рт. ст., в правом – 55% и 16-18 мм рт. ст.
Одной из характерных черт крови в пренатальный период является высокое содержание фетального гемоглобина (HbF). С 10-й по 28-ю неделю беременности он составляет 90% от общего гемоглобина. С 28-й по 34-ю неделю происходит переход к взрослому гемоглобину (HbA). У доношенного плода соотношение фетального гемоглобина к взрослому составляет 80:20.
Фетальный гемоглобин обладает высокой устойчивостью к денатурации под воздействием кислот и щелочей, а также имеет сильное сродство к кислороду, что позволяет плоду легче справляться с гипоксией внутриутробно.
Посмотрите видео на эту тему
https://youtube.com/watch?v=m8_Zoj3eol8
https://youtube.com/watch?v=m8_Zoj3eol8
Как меняется кровообращение?
Кровообращение плода представляет собой развивающуюся систему на этапах пренатального, интранатального и постнатального развития, проходящую несколько ключевых стадий:
- Стадия трубчатого сердца. Этот этап начинается на 2-й неделе эмбриогенеза. Сердце в этот период представляет собой простую трубку, через которую кровь течет напрямую.
- Стадия сигмовидного сердца. Начинается на 4-й неделе. В это время формируется один желудочек, выделяются венозные и артериальные отделы, а также образуются две сердечные камеры. Появляются первые сокращения сердца, закладывается большой круг кровообращения.
- Трехкамерное сердце. На 5-й неделе начинается развитие межпредсердной перегородки, а овальное окно соединяет предсердия.
- Четырехкамерное сердце. На 6-й неделе происходит разделение желудочковой камеры, появляются атриовентрикулярные клапаны, а аорта и легочный ствол отделяют артериальный ствол.
- До 37-й недели гестации правые отделы сердца преобладают над левыми. Увеличение скорости и объема кровотока наблюдается только до 37-й недели. На поздних сроках беременности легкие начинают вырабатывать внутриальвеолярную жидкость и сурфактант.
- На 38-40-й неделе гестации стареющая плацента снижает кровоток, что приводит к уменьшению венозного возврата крови и увеличению периферического сосудистого сопротивления. В результате активность левого желудочка сердца возрастает.
После перерезки пуповины прекращается кровоток в венозном протоке.
Снижение давления в правом предсердии приводит к закрытию овального окна.
Открытое овальное окно (в период от 8 дней до года) может быть нормальным явлением у 50% здоровых новорожденных.
Аранциев (венозный) проток закрывается у новорожденного в течение нескольких дней.
Вентиляция легких активирует легочный кровоток.
Закрытие боталлова (артериального) протока происходит под воздействием нескольких факторов: увеличения парциального давления кислорода, неврологических эффектов, физиологически активных липидов и пептидов.
После закрытия временных гемодинамических шунтов и исчезновения плацентарного кровотока сердце новорожденного начинает функционировать последовательно.
Нарушения
Неправильное развитие кровообращения у эмбриона может быть вызвано генетическими аномалиями и негативным воздействием внешних факторов в ключевые моменты формирования плода. Врожденные пороки сердца встречаются более чем у 8 из 1000 новорожденных.
С увеличением уровня диагностики наблюдается рост частоты выявления сердечных пороков на этапе беременности.
Плацента матери играет важную роль в поддержании кровеносной системы плода, обеспечивая его кислородом, питательными веществами и выводя токсины. Однако нарушения в структуре и функции плаценты могут быть вызваны экстрагенитальными и гинекологическими заболеваниями, а также осложнениями во время беременности. Проблемы в взаимодействии между плацентой и кровотоком плода могут привести к фетоплацентарной недостаточности (ФПН). Классификация ФПН основывается на времени начала патологического процесса относительно срока беременности и клиническом течении.
Классификация ФПН по срокам возникновения:
- Первичная. Возникает до 16 недель беременности, в период имплантации и эмбриогенеза. Эндокринные, воспалительные и инфекционные заболевания у матери могут способствовать неправильному формированию и функционированию плаценты. Если внедрение зародыша не завершено к концу первого триместра, это задерживает начало формирования маточно-плацентарного кровотока. В дальнейшем могут развиваться некроз, отслойка плаценты и гибель эмбриона. Если беременность продолжается на фоне патологии, это приводит к замедлению и дискоординации развития ворсин, что препятствует синтезу необходимых гормонов и поступлению питательных веществ к плоду, вызывая его гипотрофию.
- Вторичная. Патология затрагивает уже сформированную плаценту. Влияние негативных факторов после 16-й недели беременности может нарушить кровоток между плацентой и плодом.
Классификация ФПН по клиническому течению:
- Острая. Это состояние связано с нарушением газообмена в плаценте. Патологии, приводящие к острому ухудшению фетального кровотока, включают инфаркт, преждевременную отслойку плаценты и тромбоз сосудов плаценты. Результатом может стать острая гипоксия и гибель плода.
- Хроническая. Чаще всего имеет вторичный характер.
По степени тяжести выделяют формы, зависящие от способности фетоплацентарной системы адаптироваться к неблагоприятным факторам:
- Компенсированная. На ранних стадиях проявления патологии незначительны, что вызывает умеренное напряжение и активирует защитные механизмы, позволяя системе адаптироваться к изменившимся условиям.
- Субкомпенсированная. Патологическое воздействие приводит к максимальному напряжению, исчерпывающему компенсаторные возможности кровообращения плода. Длительный дефицит кислорода и нехватка питательных веществ могут вызвать задержку развития плода и формирование дискоординированного кровообращения.
- Декомпенсированная и критическая. Компенсаторные механизмы фетальной кровеносной системы нарушаются из-за перенапряжения, что приводит к необратимым морфофункциональным изменениям и, в конечном итоге, к гибели плода.
Диагностика нарушений
На ранних этапах нарушений кровообращения плода клинические проявления могут быть неочевидными. Для своевременной диагностики, помимо сбора анамнеза, пальпации и визуального осмотра, важную роль играют следующие методы исследования:
-
Эхографическая фетометрия — позволяет измерить размеры плода и сопоставить их с нормами для определённого срока беременности, а также оценить анатомические особенности.
-
Плацентография — часть эхографического исследования, которая помогает определить расположение плаценты, её толщину, степень зрелости и структурные характеристики.
-
Эхокардиографическая функциональная оценка фетоплацентарной системы — позволяет оценить работу сердца, дыхательные движения, активность и тонус плода.
-
Допплерография — используется для анализа состояния кровотока между плацентой и плодом, а также для изучения гемодинамики в пуповинных артериях, аорте плода и маточных артериях.
-
Кардиотокография (КТГ) — фиксирует изменения частоты сердечных сокращений в ответ на сокращения матки, внешние раздражители и активность плода.
-
Кардиоинтервалография (КИГ) — демонстрирует изменчивость сердечного ритма после стрессовых воздействий, но этот метод менее распространён и требует математического анализа данных.
Дополнительные методы диагностики включают измерение уровня гормонов и специфических белков, связанных с беременностью.
Индивидуальный план лечения может разработать только квалифицированный специалист.
Кровообращение плода представляет собой сложную систему, функционирование и развитие которой контролируется плацентой матери. Защитные, метаболические и выделительные функции плаценты зависят от состояния здоровья женщины и её способности защищать плод от негативных токсических и инфекционных факторов.
Анатомия сердечно-сосудистой системы плода
Сердечно-сосудистая система плода представляет собой сложную и высокоорганизованную структуру, обеспечивающую обмен веществ и кислорода между матерью и развивающимся организмом. Важнейшими компонентами этой системы являются сердце, сосуды и плацента. На ранних стадиях эмбрионального развития сердце плода формируется из мезодермальных клеток и начинает функционировать примерно на 22-й день после зачатия.
Сердце плода имеет четыре камеры, однако его анатомия и функциональные особенности отличаются от таковых у взрослого человека. Важнейшими структурами, которые обеспечивают уникальные условия кровообращения плода, являются:
- Форамен овале — это отверстие между правым и левым предсердиями, которое позволяет крови из правого предсердия проходить в левое, минуя легкие, которые в этот период еще не функционируют.
- Артериозный проток — сосуд, соединяющий легочную артерию с аортой, что позволяет крови, которая не поступает в легкие, направляться в системный кровоток.
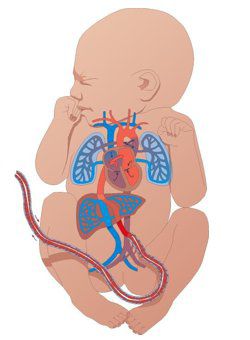
- Пупочная артерия и вена — пупочные артерии переносят венозную кровь от плода к плаценте, а пупочная вена — кислородсодержащую кровь от плаценты к плоду.
Кровообращение плода имеет свои особенности, которые обеспечивают оптимальное снабжение кислородом и питательными веществами. Кровь, обогащенная кислородом, поступает из плаценты через пупочную вену в печень и далее в правое предсердие. Оттуда она проходит через форамен овале в левое предсердие, а затем в левый желудочек, откуда выталкивается в аорту и распределяется по всему организму.
Кровь, которая возвращается из организма плода, поступает в правое предсердие через верхнюю и нижнюю полые вены. Из правого предсердия она направляется в правый желудочек, а затем в легочную артерию. Однако благодаря артериозному протоку большая часть этой крови направляется в аорту, минуя легкие.
Таким образом, особенности анатомии сердечно-сосудистой системы плода обеспечивают эффективное кровообращение, адаптированное к условиям внутриутробного развития. После рождения, с началом дыхания и изменением давления в сердечно-сосудистой системе, происходит закрытие форамена овале и артериозного протока, что приводит к переходу на типичное для взрослого человека кровообращение.
Роль плаценты в кровообращении
Плацента играет ключевую роль в системе кровообращения плода, обеспечивая его жизнедеятельность и развитие. Она представляет собой временный орган, который формируется в процессе беременности и служит связующим звеном между матерью и плодом. Плацента выполняет несколько важных функций, включая обмен газов, питательных веществ и продуктов обмена между матерью и плодом.
Одной из основных функций плаценты является газообмен. Через плаценту происходит поступление кислорода из крови матери в кровь плода и удаление углекислого газа, который образуется в результате метаболических процессов. Этот процесс осуществляется благодаря диффузии, при которой кислород и углекислый газ перемещаются через плацентарную мембрану, состоящую из клеток, которые обеспечивают необходимую проницаемость.
Кроме того, плацента отвечает за транспортировку питательных веществ, таких как глюкоза, аминокислоты, жирные кислоты и витамины, от матери к плоду. Эти вещества необходимы для роста и развития плода, а также для поддержания его метаболизма. Плацента также может накапливать некоторые питательные вещества, обеспечивая их запас для плода в периоды, когда их поступление ограничено.
Плацента также выполняет защитную функцию, действуя как барьер, который предотвращает попадание некоторых вредных веществ и инфекций из крови матери в кровь плода. Однако стоит отметить, что не все вещества могут быть заблокированы; некоторые токсины и вирусы, такие как ВИЧ или токсоплазма, могут преодолевать плацентарный барьер, что может представлять угрозу для здоровья плода.
Кровообращение в плаценте осуществляется через специальные сосуды, которые образуют плацентарное кровообращение. Кровь матери поступает в плаценту через маточные артерии, а затем распределяется по ворсинкам плаценты, где происходит обмен веществ. Обогащенная кислородом и питательными веществами кровь плода возвращается через пуповинные вены к его организму. Пуповина, состоящая из двух артерий и одной вены, соединяет плод с плацентой и обеспечивает его кровоснабжение.
Таким образом, плацента является жизненно важным органом, который обеспечивает плоду все необходимые условия для нормального развития, выполняя функции обмена, защиты и транспортировки. Понимание роли плаценты в кровообращении плода имеет важное значение для изучения как нормальной, так и патологической беременности, а также для разработки методов диагностики и лечения различных заболеваний, связанных с беременностью.
Сравнение с постнатальным кровообращением
Кровообращение плода значительно отличается от кровообращения после рождения, что связано с уникальными условиями внутриутробного развития. Внутриутробный плод получает кислород и питательные вещества через плаценту, а не напрямую из легких и пищеварительной системы, как это происходит после рождения. Это приводит к наличию специфических анатомических структур и физиологических механизмов, которые обеспечивают эффективное кровообращение в условиях, когда легкие еще не функционируют.
Одним из ключевых отличий является наличие трех основных шунтов: артериального протока (ductus arteriosus), овального окна (foramen ovale) и венозного протока (ductus venosus). Эти структуры позволяют крови обходить легкие и печень, что критически важно для обеспечения нормального обмена веществ в условиях, когда плод не дышит воздухом.
Артериальный проток соединяет легочную артерию с аортой, позволяя крови, которая должна была бы поступить в легкие, направляться сразу в системный кровоток. Овальное окно, расположенное между правым и левым предсердиями, обеспечивает прямой путь для крови из правого предсердия в левое, минуя легкие. Венозный проток позволяет крови, поступающей из пуповины, обходить печень и направляться сразу в нижнюю полую вену.
После рождения, когда новорожденный начинает дышать, легкие наполняются воздухом, и давление в легочных сосудах снижается. Это приводит к закрытию артериального протока и овального окна, а также к изменению направления кровотока, что позволяет крови поступать в легкие для насыщения кислородом. Венозный проток также закрывается, и кровь начинает циркулировать через печень.
Таким образом, переход от внутриутробного к постнатальному кровообращению включает в себя не только анатомические изменения, но и значительные физиологические адаптации, которые обеспечивают оптимальное функционирование организма в новых условиях. Эти изменения являются критически важными для выживания новорожденного и его дальнейшего развития.