Гемолитическая болезнь новорожденных (ГБН) представляет собой серьезное заболевание, возникающее в результате несовместимости крови матери и ребенка, что может привести к разрушению эритроцитов и, как следствие, к тяжелым последствиям для здоровья младенца. Важно знать о симптомах, причинах и методах диагностики этой патологии, чтобы своевременно обратиться за медицинской помощью и предотвратить возможные осложнения. Эта статья поможет родителям и медицинским работникам лучше понять ГБН, ее проявления и способы лечения, что, в свою очередь, может спасти жизнь новорожденному.
Что такое ГБН?
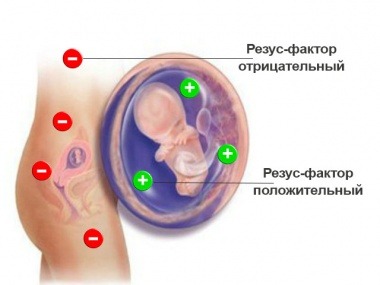
Патогенез гемолитической болезни у новорожденных можно описать следующим образом: кровь матери и ребенка различается по групповой принадлежности или резус-фактору, что приводит к конфликту.
Эритроциты с антигенами проникают в организм матери, что запускает выработку антител для защиты от чуждых веществ. Эти антитела через плаценту попадают к плоду, связываются с его эритроцитами и начинают их разрушение.
В результате этого процесса страдают жизненно важные органы ребенка, а в тканях накапливается токсичный билирубин, который негативно влияет на головной мозг.
Врачи подчеркивают важность ранней диагностики и профилактики гемолитической болезни новорожденных, так как это состояние может привести к серьезным осложнениям. Основной причиной болезни является несовместимость крови матери и ребенка по резус-фактору или группе крови. Специалисты отмечают, что при наличии факторов риска, таких как предыдущие случаи гемолитической болезни в семье, необходимо проводить тщательное наблюдение за беременной женщиной. Важно также информировать будущих матерей о необходимости сдачи анализов на определение резус-фактора и антител. Современные методы лечения, включая фототерапию и обменное переливание крови, значительно улучшили прогноз для новорожденных. Однако, как утверждают врачи, профилактика остается ключевым аспектом в борьбе с этой болезнью.

Распространенность
Гемолитическая болезнь у новорожденных выявляется в среднем с частотой 1 случай на 250-300 новорожденных, но часто приводит к желтухе и анемии у младенцев.
| Параметр | Описание | Примечания |
|---|---|---|
| Причины | Неправильная совместимость крови матери и ребенка (например, Rh-фактор) | Может привести к гемолизу эритроцитов |
| Симптомы | Желтуха, анемия, отеки, увеличение печени и селезенки | Симптомы могут проявляться в первые дни жизни |
| Диагностика | Анализ крови на уровень билирубина, тест на совместимость крови | Важно проводить тесты до и после родов |
| Лечение | Фототерапия, заменная трансфузия, медикаментозное лечение | Лечение зависит от степени тяжести состояния |
| Профилактика | Введение анти-D иммуноглобулина беременным женщинам с Rh-отрицательной группой | Профилактика особенно важна при первой беременности |
Классификация
Заболевание можно классифицировать по нескольким критериям: типу иммунологического конфликта, клинической форме и степени тяжести. Наиболее часто патология возникает из-за резус-фактора, когда женщина с отрицательным резусом вынашивает ребенка с положительным. У 10-20% новорожденных развивается гемолитическая болезнь, связанная с группами крови, особенно если у матери первая группа, а у ребенка вторая (в 2/3 случаев) или третья (в 1/3 случаев).
Конфликты по другим антигенам, таким как c, d, e, M-, Kell и другим, встречаются реже, но также возможны.
Наименее выраженной является гемолитическая болезнь новорожденных, вызванная несовпадением групп крови. Иногда симптомы настолько незначительны, что не поддаются диагностике и исчезают самостоятельно. Наиболее опасной считается патология, связанная с резус-конфликтом, так как она может привести к серьезным проблемам со здоровьем и даже к летальному исходу.
Гемолитическую болезнь плода и новорожденного можно разделить на три клинические формы: желтушную, отечную и анемическую.
- Желтушная форма ГБН встречается чаще всего — примерно у 80% всех случаев. Она проявляется в первые дни или даже часы жизни, а основным признаком является изменение цвета кожи от апельсинового до лимонно-желтого.
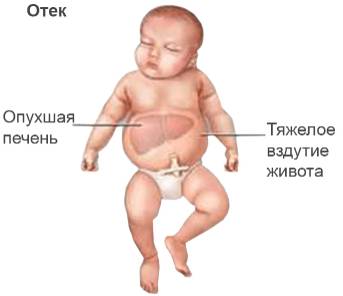
- Отечная форма гемолитической болезни считается наиболее серьезной и часто приводит к тяжелым осложнениям. У плода или новорожденного быстро накапливается жидкость в полостях тела, увеличиваются внутренние органы, что может привести к сердечной недостаточности.
- Анемическая форма (встречается в 15% случаев) обычно наблюдается у недоношенных детей, имеет благоприятный прогноз и доброкачественное течение. В этом случае желтуха отсутствует, наблюдается легкое обесцвечивание кожи и слизистых оболочек, а также малокровие.
По степени тяжести гемолитическая болезнь новорожденных делится на легкую, среднетяжелую и тяжелую формы:
- Легкая форма проявляется незначительными симптомами, и в некоторых случаях диагноз можно установить только после специальных исследований.
- При среднетяжелой ГБН симптомы появляются в первые часы после рождения — внутренние органы немного увеличиваются, уровень билирубина в крови повышается, но признаков интоксикации нет.
- Тяжелая форма гемолитической болезни характеризуется синдромом ядерной желтухи — интоксикацией билирубином тканей и структур головного мозга, а также нарушениями дыхательной функции и работы сердца.
Симптоматика и тяжесть заболевания зависят от общего состояния здоровья ребенка и наличия сопутствующих заболеваний.

Причины
Основная причина гемолитической болезни — несовместимость антигенов у матери и плода. Чаще всего это происходит, когда у матери отрицательный резус-фактор, а у ребенка положительный, или когда у женщины первая группа крови, а у плода — вторая или третья. Однако возможны и другие комбинации.
В норме во время беременности через плаценту проходит лишь небольшое количество крови (не более 0,1–0,2 мл). Однако при патологиях, нарушениях функций плаценты или гестозе этот объем может увеличиваться в десять раз и более.
Такое увеличение значительно повышает риск гемолитической болезни новорожденных.
К факторам, способствующим повышению чувствительности женщины к антигенам, относятся переливания несовместимой крови, операции по удалению внематочной беременности и аборты, особенно искусственные роды.
Если у женщины отрицательный резус-фактор, вероятность развития гемолитической болезни у плода и новорожденного увеличивается примерно на 10% с каждой последующей беременностью.
Симптомы
Гемолитическая болезнь новорожденных может развиваться еще в утробе матери, но ее проявления становятся заметными во время родов (например, при отслойке плаценты) или спустя некоторое время после рождения. Симптомы зависят от формы и тяжести заболевания, но чаще всего наблюдаются:
- бледность или желтушность кожи и слизистых оболочек, оттенок которых может варьироваться от ярко-оранжевого до светло-желтого;
- анемия, выражающаяся в значительном снижении уровня гемоглобина в крови;
- увеличение печени и селезенки, а также отечность лица и тела.
С прогрессированием заболевания дети становятся вялыми и апатичными, ухудшаются рефлексы, наблюдается гипотония мышц.
При критическом уровне токсичного билирубина может развиться ядерная желтуха, которая поражает структуры головного мозга.
Младенец становится беспокойным, у него отмечается ригидность затылочных мышц и опистотонус (характерная поза с опорой на конечности и затылок).
При отечной форме заболевания симптомы могут проявляться еще в утробе, что может привести к гибели плода на ранних сроках беременности или к рождению с серьезными нарушениями, иногда несовместимыми с жизнью.

Диагностика
Если у беременной женщины отрицательный резус-фактор крови, в ее медицинской карте ставится соответствующая отметка. Врачи обязаны провести предродовую диагностику для своевременного выявления признаков гемолитической болезни новорожденных. Контроль за исследованиями и анализами осуществляет врач-гинеколог. В некоторых случаях женщинам с подозрением на ГБН может понадобиться консультация специалистов в области генетики и гематологии.
- Сбор анамнеза. При высоком риске развития патологии в первую очередь собирается анамнез беременной. Уточняются группа крови и резус-фактор отца ребенка, а также наличие внематочных беременностей, переливаний крови, абортов и других факторов, которые могут повысить чувствительность организма к чуждым антигенам.
- Анализы крови. На протяжении всей беременности будущей матери не менее трех раз назначают анализ крови на наличие антирезусных антител. Важно не только количество, но и динамика титра — резкие изменения могут указывать на угрозу для ребенка.
- Анализ мочи. Хотя анализ мочи не является информативным при диагностике ГБН, он может помочь выявить патологии, повышающие риск развития заболевания, такие как гестоз.
- УЗИ плода и плаценты. При изменениях в клинических анализах проводится ультразвуковое исследование плода и плаценты. Оно позволяет обнаружить признаки ГБН: утолщение и ускоренный рост плаценты, многоводие, увеличение внутренних органов ребенка (печени и селезенки).
- Исследование околоплодных вод. Повышенный риск резус-конфликта требует проведения амниоцентеза — процедуры, при которой берется проба околоплодных вод. Затем анализируется жидкость на содержание белка, глюкозы, иммуноглобулинов и микроэлементов.
- Допплерометрия. УЗИ с допплером используется для оценки кровотока в сосудах плаценты, пуповины и крупных артериях мозга ребенка. Любые нарушения могут указывать на развитие гемолитической болезни новорожденных у плода.
- Кардиотокография. ГБН сопровождается гипоксией, поэтому беременной назначается кардиотокография для оценки сердечной деятельности плода.
Дифференциальная диагностика проводится с наследственными и септическими поражениями печени при различных заболеваниях, таких как цитомегаловирусная инфекция и токсоплазмоз.
Лечение
При появлении желтушности у новорожденного необходимо срочно провести анализы на уровень билирубина и гемоглобина в крови. Лечение зависит от типа и тяжести заболевания и может включать медикаментозные и хирургические методы. Если у ребенка диагностирована гемолитическая болезнь, ему потребуется специализированный уход, поэтому он будет находиться в больнице.
Переливание крови
Цель данного мероприятия в рамках ГБН – удаление веществ, остающихся в организме после разрушения эритроцитов. Для этого обычно применяются гемосорбция и плазмаферез.
При гемосорбции кровь проходит через специализированное устройство с абсорбентами, которые улавливают токсины. В процессе плазмафереза у новорожденного берется определенное количество крови, из которой удаляется плазма, содержащая токсические вещества.
Эти процедуры помогают предотвратить осложнения, возникающие при гемолитической болезни новорожденных, такие как сердечная недостаточность и поражения головного мозга и печени.
Заменное переливание крови
Заменное переливание крови необходимо при тяжелом состоянии пациентов и может вызывать осложнения, поэтому требует высокой квалификации медицинского персонала. Для этой процедуры используется резус-отрицательная кровь той же группы, а также эритроцитарная масса или плазма, которые заменяют около 80% всей циркулирующей крови. Биологическая жидкость должна быть свежей (не старше 3-х дней), не слишком холодной и вводиться медленно в сочетании с хлоридом кальция. Заменное переливание позволяет удалить из организма токсичный билирубин, чуждые антитела и восполнить дефицит эритроцитов.
Сестринский процесс при гемолитической болезни новорожденных должен быть организован с особой тщательностью и соблюдением всех необходимых правил.
Консервативная терапия
Медикаментозная терапия демонстрирует хорошие результаты при легкой и умеренной гипоплазии бронхов. Она комплексная и применяется в сочетании с другими методами лечения.
Глюкокортикостероиды
Глюкокортикостероиды назначают новорожденным с низкими показателями жизнедеятельности для коррекции аутоиммунных расстройств и снижения вероятности осложнений.
Желчегонные средства
Гемолитическая болезнь у новорожденных вызывает проблемы с выработкой желчи и холестаз, что негативно влияет на работу печени и других органов. Для предотвращения этих осложнений применяются желчегонные препараты.
Фототерапия
Фототерапия — эффективный метод лечения гемолитической болезни новорожденных. Она включает использование ультрафиолетовых ламп, которые способствуют распаду непрямого билирубина. Это снижает уровень интоксикации и улучшает общее состояние младенцев.
Фототерапия обычно применяется вместе с заменой крови и другими консервативными методами лечения.
Дезинтоксикация
Для снижения вредного воздействия непрямого билирубина на организм ребенка рекомендуется использовать дезинтоксикационные растворы, чаще всего глюкозу, а также аденозинтрифосфат натрия для оптимизации метаболизма и витамины группы В.
Антирезусный иммуноглобулин
Терапия антирезусным иммуноглобулином применяется, когда у плода внутриутробно развивается патология, подтвержденная диагнозом. Этот препарат разрушает резус-положительные эритроциты, попадающие в кровь матери от ребенка, что предотвращает запуск иммунного ответа.
Антирезусные иммуноглобулины часто назначают женщинам после абортов или переливаний крови, чтобы избежать возможных осложнений в будущем.
Грудное вскармливание и ГБН
Ранее детей с гемолитической болезнью новорожденных (ГБН) прикладывали к груди через 12-20 дней после родов, когда в материнском молоке переставали содержаться антитела к резус-фактору. Однако современные эксперты считают, что вредные вещества разрушаются в желудке под действием соляной кислоты, и грудное вскармливание не противопоказано. Тем не менее, для предотвращения возможных осложнений рекомендуется обсудить этот вопрос с врачом.
Профилактические меры
Специфические меры профилактики гемолитической болезни новорожденных не разработаны. Женщины с отрицательным резус-фактором во время беременности должны находиться под тщательным наблюдением врача и регулярно проходить анализы. В некоторых случаях может потребоваться искусственное родоразрешение на сроке 36-38 недель, после чего необходимо введение препаратов на основе иммуноглобулина.
Новорожденные с подозрением на гемолитическую болезнь должны быть немедленно обследованы, а при подтверждении диагноза – получать соответствующее лечение.
Прогноз
Прогноз гемолитической болезни у новорожденных и её последствия зависят от клинических характеристик заболевания. Отечная форма на запущенных стадиях часто приводит к летальному исходу из-за сердечной недостаточности или пневмонии. Другие формы, при условии своевременного лечения, имеют более оптимистичный прогноз, но могут вызвать серьезные осложнения, такие как церебральный паралич, потеря зрения и слуха, нарушения центральной нервной системы, а также задержки в развитии.
Гемолитическая болезнь новорожденных — это серьезное заболевание, способное привести к смерти или инвалидности ребенка. Однако при правильном ведении беременности и ранней диагностике болезни можно избежать тяжелых последствий.
Последствия ГБН
Гемолитическая болезнь новорожденных (ГБН) может иметь серьезные последствия для здоровья ребенка, если не будет своевременно диагностирована и лечена. Основные осложнения связаны с разрушением эритроцитов и повышением уровня билирубина в крови, что может привести к различным нарушениям в организме.
Одним из наиболее опасных последствий ГБН является желтуха новорожденных. При этом состоянии уровень билирубина в крови может значительно повышаться, что приводит к окрашиванию кожи и слизистых оболочек в желтый цвет. Важно отметить, что высокая концентрация билирубина может вызвать билирубиновые энцефалопатии, которые могут привести к повреждению головного мозга. Это состояние требует немедленного вмешательства, так как может вызвать необратимые последствия, такие как церебральный паралич, синдром Кернигса или другие неврологические расстройства.
Кроме того, ГБН может привести к анемии, которая возникает из-за разрушения эритроцитов. Анемия может проявляться в виде слабости, бледности кожи, тахикардии и других симптомов. В тяжелых случаях может потребоваться переливание крови для восстановления нормального уровня гемоглобина и улучшения состояния ребенка.
Также стоит учитывать, что дети, страдающие от ГБН, могут иметь повышенный риск инфекционных заболеваний. Это связано с тем, что у них может быть снижена иммунная защита, что делает их более уязвимыми к различным инфекциям. Поэтому важно проводить регулярные медицинские осмотры и следить за состоянием здоровья таких новорожденных.
В некоторых случаях ГБН может привести к дисфункции органов, особенно печени и селезенки. Печень может быть перегружена обработкой избыточного билирубина, что может вызвать ее увеличение и функциональные нарушения. Селезенка, в свою очередь, может увеличиваться из-за повышенного разрушения эритроцитов, что также может вызвать дополнительные проблемы.
Таким образом, последствия гемолитической болезни новорожденных могут быть весьма серьезными и разнообразными. Важно, чтобы родители и медицинские работники были осведомлены о возможных осложнениях и своевременно принимали меры для их предотвращения и лечения. Раннее выявление и адекватная терапия могут значительно улучшить прогноз и качество жизни новорожденного.
Роль генетики в развитии ГБН
Гемолитическая болезнь новорожденных (ГБН) является серьезным состоянием, которое возникает в результате несовместимости крови матери и плода. Одним из ключевых факторов, способствующих развитию ГБН, является генетическая предрасположенность, которая определяет как иммунный ответ матери, так и антигенный профиль эритроцитов плода.
Генетика играет важную роль в формировании системы групп крови, которая включает в себя такие антигены, как A, B и Rh. Наиболее распространенной причиной ГБН является резус-конфликт, который возникает, когда у матери имеется резус-отрицательная кровь, а у плода — резус-положительная. В этом случае, если кровь плода попадает в кровоток матери, иммунная система матери может распознать резус-антиген как чуждый и начать вырабатывать антитела против него. Эти антитела могут проникать через плаценту и разрушать эритроциты плода, что приводит к гемолизу.
Кроме резус-фактора, существуют и другие генетические факторы, которые могут способствовать развитию ГБН. Например, несовместимость по группе крови ABO может также привести к гемолитической болезни, хотя чаще всего она протекает в более легкой форме. В этом случае, если у матери группа крови O, а у плода группа A или B, антитела, вырабатываемые матерью, могут атаковать эритроциты плода.
Генетические исследования показывают, что предрасположенность к ГБН может быть связана с определенными генами, которые регулируют иммунный ответ. Например, полиморфизмы в генах, отвечающих за выработку антител, могут влиять на интенсивность иммунного ответа матери на антигены плода. Это может объяснять, почему некоторые женщины с резус-отрицательной кровью имеют более высокий риск развития ГБН, чем другие.
Также стоит отметить, что генетические факторы могут влиять на клиническое течение ГБН. Например, у некоторых детей, унаследовавших определенные генетические маркеры, может развиваться более тяжелая форма болезни, требующая интенсивной терапии, в то время как другие могут иметь более легкие симптомы.
Таким образом, генетика играет ключевую роль в развитии гемолитической болезни новорожденных, определяя как риск ее возникновения, так и тяжесть течения. Понимание этих генетических аспектов может помочь в разработке более эффективных методов профилактики и лечения ГБН, а также в проведении генетического консультирования для семей с высоким риском развития этого состояния.
Современные исследования и перспективы лечения
Гемолитическая болезнь новорожденных (ГБН) является серьезным состоянием, которое возникает в результате несовместимости крови матери и плода, чаще всего по резус-фактору или антигенам системы ABO. В последние годы исследования в этой области значительно продвинулись, что открывает новые горизонты для диагностики и лечения данного заболевания.
Одним из ключевых направлений современных исследований является ранняя диагностика ГБН. Использование неинвазивных методов, таких как ультразвуковое исследование и анализы крови, позволяет выявлять признаки заболевания еще до рождения ребенка. Например, анализ уровня билирубина в околоплодных водах может служить индикатором состояния плода и риска развития гемолитической болезни.
Важным аспектом является также генетическое тестирование, которое помогает определить предрасположенность к ГБН у будущих родителей. Это позволяет заранее оценить риски и подготовиться к возможным осложнениям. Современные технологии, такие как секвенирование ДНК, открывают новые возможности для выявления редких генетических мутаций, которые могут влиять на совместимость крови.
Что касается лечения, то традиционные методы, такие как фототерапия и обменное переливание крови, остаются основными подходами в терапии ГБН. Однако, в последние годы активно исследуются новые методы, включая использование иммунотерапии и препаратов, направленных на снижение уровня антител у матери. Например, применение иммуноглобулина человека может значительно снизить риск развития тяжелой формы заболевания у новорожденного.
Перспективы лечения ГБН также связаны с развитием клеточной терапии. Исследования показывают, что использование стволовых клеток может помочь восстановить нормальное кроветворение у новорожденных, страдающих от тяжелых форм гемолитической болезни. Это направление требует дальнейших клинических испытаний, но уже сейчас демонстрирует обнадеживающие результаты.
Кроме того, ученые активно работают над созданием вакцин против гемолитической болезни, которые могли бы предотвратить развитие заболевания у будущих поколений. Эти исследования находятся на ранних стадиях, но они могут изменить подход к профилактике ГБН в будущем.
Таким образом, современные исследования в области гемолитической болезни новорожденных открывают новые возможности для диагностики и лечения. С каждым годом мы приближаемся к более эффективным и безопасным методам, которые помогут снизить заболеваемость и улучшить качество жизни новорожденных, страдающих от этого заболевания.