Острый лимфобластный лейкоз (ОЛЛ) — это злокачественное заболевание, характеризующееся быстрым размножением незрелых лимфоцитов, что приводит к нарушению нормального кроветворения. В данной статье мы подробно рассмотрим, что представляет собой это заболевание, его причины, стадии и симптомы, а также методы диагностики и лечения. Понимание особенностей ОЛЛ важно не только для медицинских специалистов, но и для пациентов и их близких, так как это поможет своевременно распознать болезнь и принять необходимые меры для ее лечения.
Что это такое
На острый лимфобластный лейкоз приходится 80% всех случаев злокачественных заболеваний системы кроветворения.
Это заболевание чаще всего диагностируется у детей в возрасте от 1 до 7 лет, причем мальчики страдают от него чаще, чем девочки. У взрослых острый лимфобластный лейкоз встречается в десять раз реже. У детей он является первичным заболеванием, тогда как у взрослых может развиваться как осложнение хронического лимфоцитарного лейкоза.
Что собой представляет острый лимфобластный лейкоз?
Это злокачественное заболевание кроветворной системы, которое характеризуется увеличением количества незрелых лимфобластов в костном мозге.
Врачи подчеркивают, что острый лимфобластный лейкоз (ОЛЛ) является одной из наиболее распространенных форм рака крови у детей, хотя может встречаться и у взрослых. Специалисты отмечают, что ранняя диагностика и своевременное лечение играют ключевую роль в повышении шансов на выздоровление. Симптомы, такие как усталость, частые инфекции и увеличение лимфатических узлов, могут быть не специфичными, что затрудняет диагностику на ранних стадиях. Врачи рекомендуют родителям быть внимательными к изменениям в состоянии здоровья детей и не откладывать визит к специалисту при возникновении подозрительных симптомов. Лечение ОЛЛ обычно включает химиотерапию, а в некоторых случаях — трансплантацию костного мозга. Современные подходы к терапии значительно улучшили прогноз для пациентов, и многие из них достигают ремиссии. Однако, несмотря на успехи медицины, врачи подчеркивают важность поддержки и понимания со стороны близких, что также способствует восстановлению и улучшению качества жизни пациентов.

Как протекает заболевание
В нормальных условиях в костном мозге постоянно обновляются лейкоциты. Однако при остром лимфобластном лейкозе (ОЛЛ) процесс их созревания нарушается, и незрелые клетки начинают бесконтрольно размножаться. В результате здоровые клетки вытесняются патологическими, что приводит к остановке образования тромбоцитов, эритроцитов и других элементов крови.
Лейкоз начинается в костном мозге, а затем неконтролируемое деление незрелых клеток продолжается в селезенке и лимфатических узлах.
Если не предпринять меры, злокачественный процесс может распространиться на нервную систему.
| Параметр | Описание | Примечания |
|---|---|---|
| Что такое острый лимфобластный лейкоз (ОЛЛ) | Злокачественное заболевание, характеризующееся быстрым увеличением количества незрелых лимфобластов в крови и костном мозге. | Чаще всего встречается у детей. |
| Симптомы | Усталость, анемия, частые инфекции, кровотечения, увеличение лимфатических узлов, боли в костях. | Симптомы могут варьироваться. |
| Диагностика | Анализ крови, биопсия костного мозга, цитогенетические исследования. | Ранняя диагностика важна для лечения. |
| Лечение | Химиотерапия, радиотерапия, трансплантация костного мозга. | Лечение может быть агрессивным. |
| Прогноз | Зависит от возраста, общего состояния пациента и генетических факторов. | У детей прогноз обычно лучше. |
Классификация болезни
В Всемирной организации здравоохранения разработана классификация острого лимфобластного лейкоза, основанная на типах патологически измененных клеток. Выделяют следующие разновидности этого заболевания:
- Пре-пре-В-клеточный.
- Пре-В-клеточный.
- В-клеточный.
- Т-клеточный.
В-клеточный лейкоз наблюдается примерно в 85% случаев острого лимфобластного лейкоза, тогда как Т-клеточный встречается в 15-20% случаев.
Наивысшая активность В-клеток в костном мозге фиксируется в возрасте 3 лет, что объясняет пик заболеваемости острым лимфобластным лейкозом у детей именно в этом возрасте.
Т-клеточный лейкоз, как правило, диагностируется в 15 лет, когда происходит максимальная продукция Т-клеток.
У взрослых В-клеточный лимфобластный лейкоз чаще всего проявляется после 60 лет. В среднем возрасте (от 20 до 50 лет) наиболее распространен хронический миелолейкоз.
Посмотрите видео о данной болезни.
https://youtube.com/watch?v=sPpOMNFhANA

Причины
Причины острой лимфобластной лейкемии по-прежнему неясны. Считается, что основным фактором, способствующим развитию ОЛЛ, являются хромосомные аномалии (ошибки в генетическом материале).
Эти аномалии могут возникать в процессе внутриутробного развития, что увеличивает риск появления острого лимфобластного лейкоза у новорожденных. Это предположение основано на наблюдении, что если у одного из близнецов диагностирована ОЛЛ, то у второго она может проявиться в будущем.
Тем не менее, не все случаи генетических мутаций приводят к развитию ОЛЛ; для этого необходимо влияние внешних факторов.
К основным факторам, способствующим возникновению острого лейкоза, относятся:
- Длительное воздействие радиации. Например, в Японии после ядерного удара и в Чернобыле после катастрофы наблюдался резкий рост числа заболевших. У пациентов, прошедших лечение злокачественных опухолей с использованием радиации, ОЛЛ развивается в 12% случаев. В группе риска находятся люди, долго проживающие в зонах с повышенным уровнем радиации и часто проходящие рентгенологические обследования.
- Воздействие токсичных веществ, особенно при работе на химических производствах. Наиболее опасным считается бензол, который проникает через кожу и накапливается в тканях, вызывая изменения в ДНК клеток крови. Если женщина во время беременности контактировала с хлором или токсичными лаками, это может увеличить риск развития ОЛЛ у её ребенка.
- Прием цитостатических препаратов (таких как Имуран, Сарколизин, Циклофосфан), используемых для лечения опухолей.
- Неправильное питание беременной, включающее продукты с высоким содержанием нитратов и консервантов.
- Генетические заболевания новорожденного (например, синдром Дауна, синдром иммунодефицита, целиакия) также могут повысить вероятность развития острого лимфобластного лейкоза у детей.
- Генетическая предрасположенность. Человек не наследует само заболевание, а лишь предрасположенность генов к мутациям.
Существует также теория вирусного происхождения этого заболевания.
Вирус, вызывающий лейкемию, пока не обнаружен. Тем не менее, предполагается, что ретровирус HTLV может содержать гены, способные трансформировать здоровую клетку в злокачественную. Однако научные доказательства вирусной теории на данный момент отсутствуют.
Симптомы
В начале своего развития заболевание протекает бессимптомно. Первые признаки острого лимфобластного лейкоза могут проявиться лишь спустя несколько лет после начала болезни. На прогрессирующей стадии лимфобласты формируются очень быстро: за неделю их масса может достигать 3-4% от общего веса пациента.
Существует четыре стадии ОЛЛ:
- Предлейкозная.
- Острая стадия.
- Ремиссия.
- Терминальная стадия.
Предлейкозный период не имеет выраженных симптомов.
На острой стадии нарушаются нормальные процессы кроветворения, что приводит к ярко выраженным симптомам. В стадии ремиссии проявления болезни становятся менее заметными, особенно у взрослых, и лейкоз может перейти в хроническую форму (ХЛЛ).
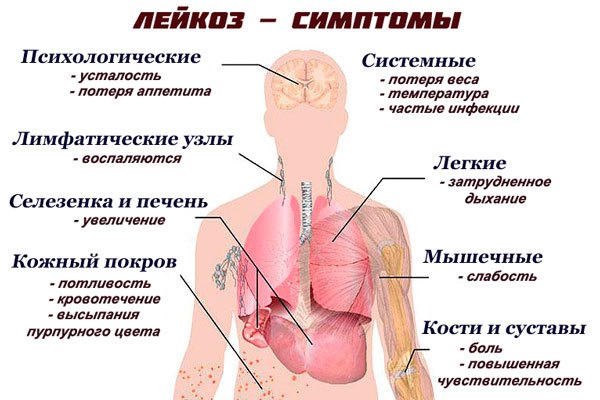
Следующие признаки острого лимфобластного лейкоза должны вызвать беспокойство:
- легкое повышение температуры без видимой причины;
- бледность кожных покровов;
- повышенная утомляемость и слабость;
- неожиданные высыпания на коже;
- боли в суставах;
- увеличение лимфоузлов;
- частые простуды;
- дискомфорт в области селезенки.
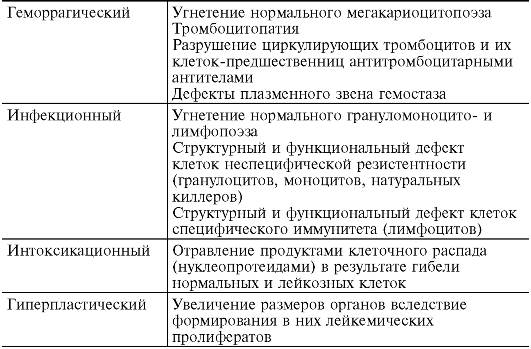
С прогрессированием заболевания у пациента могут развиваться следующие синдромы:
- Синдром интоксикации. Характеризуется субфебрильной температурой, вялостью и общим ухудшением состояния.
- Гиперпластический синдром. Указывает на поражение внутренних органов раковыми клетками. У больного наблюдаются увеличение селезенки и печени, боли в животе, а также в суставах и костях.
- Анемический синдром. Возникает из-за недостатка эритроцитов. У пациента проявляются все признаки анемии: головокружение, вялость, снижение аппетита.
- Геморрагический синдром. Из-за низкого уровня тромбоцитов возникают частые носовые кровотечения, кровоточивость десен, синяки и гематомы на теле без видимых причин. На поздних стадиях могут наблюдаться желудочные и кишечные кровотечения.
- Инфекционный синдром. Из-за ослабленного иммунитета организм не способен эффективно бороться с инфекциями, что приводит к частым инфекциям ранок и длительным заболеваниям. Часто развивается грибковая инфекция.
Диагностика
Диагностика острого лимфобластного лейкоза начинается с беседы с пациентом, визуального осмотра и сбора медицинской истории.
Для подтверждения диагноза применяются следующие методы:
- Общий анализ крови.
- Биохимический анализ крови.
- Ультразвуковое исследование органов и лимфатических узлов.
- Миелограмма.
- Люмбальная пункция.
- Рентгенография грудной клетки.
- Иммунофенотипирование.
Общий анализ крови
У пациента с лейкемией в анализе крови выявляются:
- значительное повышение лейкоцитов (до 300);
- увеличение уровня СОЭ (свыше 15);
- низкий уровень гемоглобина (менее 50);
- уменьшение количества тромбоцитов и эритроцитов (до 1-1,5);
- снижение ретикулоцитов до 20%;
- отсутствие клеток промежуточных форм, присутствуют лишь многочисленные недозрелые клетки и очень ограниченное количество зрелых.
Биохимия крови
Биохимическое исследование при лейкозе показывает следующие результаты:
- увеличение уровня мочевины и мочевой кислоты;
- повышение концентрации билирубина;
- увеличение содержания гамма-глобулина.
Миелограмма
Миелограмма, или стернальная пункция, — это метод диагностики, при котором анализируется микроскопический мазок из костного мозга.
Биоматериал извлекается из грудины.
Изменения в показателях могут указывать на следующие состояния:
- Увеличенное соотношение «эритроциты-лейкоциты» — признак хронического миелолейкоза.
- Повышение бластов на 20% — свидетельствует об остром лейкозе.
- Увеличение количества базофилов — также может указывать на острый лейкоз.
- Повышенное содержание базофилов — характерно для хронического миелолейкоза.
Кроме того, миелограмма позволяет выявить мутации в хромосомах, которые стали причиной развития острого лейкоза.
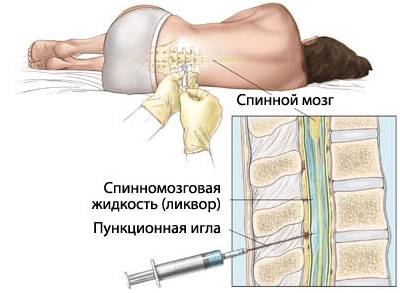
Люмбальная пункция
Люмбальная пункция, или спинно-мозговая пункция, назначается пациентам с лейкозом для определения стадии заболевания.
Это исследование позволяет оценить состояние нервной системы и других тканей организма. На основе полученных данных пациенты с лейкозом классифицируются по группам риска, что помогает выбрать соответствующее лечение.
Процедура включает забор спинномозговой жидкости из позвоночника. Игла вводится в область поясницы для извлечения необходимого биоматериала.
Исследование проводится под местной анестезией.
УЗИ
При остром лимфобластном лейкозе проводят ультразвуковое обследование печени и селезенки для оценки степени их поражения и изменений в размерах. Это исследование также помогает выявить инфильтраты в других тканях. На ультразвуковых изображениях четко видны увеличенные лимфоузлы, которые изменяются при заболеваниях крови.
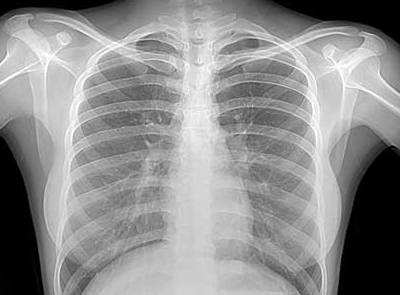
Рентген
Рентгенография грудной клетки помогает выявить инфильтрацию легких и возможные метастазы, которые могут распространиться на другие органы на поздних стадиях лейкоза.
Биоспсия яичек
Эта процедура проводится у детей с подозрением на лейкоз. Исследование помогает выявить аномальные изменения в тканях.
При лейкозе у мальчиков наблюдается накопление инфильтрата в яичках, что можно обнаружить с помощью биопсии.
Иммунофенотипирование
Этот метод помогает выявлять поверхностные маркеры в крови. С его помощью можно определить тип лейкоза и разработать соответствующий план лечения.
Цитохимическое исследование
Цитохимическое исследование — это анализ крови, который помогает выявить специфические вещества при онкологических заболеваниях. При диагностике лейкоза особое внимание уделяется лейкоцитам. При остром лимфобластном лейкозе (ОЛЛ) в крови наблюдаются следующие изменения:
- увеличение уровней щелочной и кислой фосфатазы;
- положительная реакция на полисахариды.
Цитогенетическое исследование
Цитогенетическое исследование направлено на выявление хромосомных аномалий и прогнозирование заболевания.
Острый лимфобластный лейкоз у детей
Острый лимфобластный лейкоз у детей встречается значительно чаще, чем у взрослых. Наиболее подвержены этому заболеванию дети в возрасте от 3 до 6 лет. Заболевание имеет первичное происхождение и часто связано с генетическими мутациями, происходящими в период внутриутробного развития.
На начальных стадиях симптомы лейкоза у детей могут быть слабо выражены.
Родителям следует обратить внимание на следующие изменения в состоянии ребенка:
- повышенная вялость и усталость;
- бледность кожных покровов;
- снижение аппетита;
- частые простуды;
- носовые кровотечения;
- незначительное повышение температуры без видимых причин.
Основными методами лечения этого заболевания у детей являются химиотерапия и трансплантация стволовых клеток.
Прогноз для детей с данным заболеванием может варьироваться. Лейкоз склонен к рецидивам. Если болезнь обнаружена и лечение начато на ранней стадии, пятилетняя выживаемость достигает 80%. Однако при рецидиве этот показатель снижается до 40%.
Лечение
Острый лимфобластный лейкоз лечится с помощью следующих методов:
- Химиотерапия.
- Радиотерапия.
- Пересадка стволовых клеток.
Химиотерапия
Химиотерапия — это метод лечения, основанный на использовании мощных химических веществ для уничтожения раковых клеток. В процессе терапии обычно назначается стандартный комплекс препаратов полихимиотерапии.
Лекарства для химиотерапии могут вводиться внутривенно, непосредственно в костный мозг или применяться в форме таблеток.
Эти препараты оказывают токсическое воздействие на организм, что приводит к различным побочным эффектам:
- сильная тошнота, рвота, диарея;
- цистит;
- нарушения работы почек и печени;
- тромбоцитопения, анемия;
- головные боли, головокружение, проблемы со сном;
- аллергические реакции.
Препараты поддерживающей терапии
Для снижения токсического влияния назначаются медикаменты, обеспечивающие поддерживающую терапию:
Другие
Для снижения вероятности заражения при необходимости назначают антибиотики и противогрибковые средства, такие как флуконазол. Тромбоцитопения лечится препаратами, способствующими свертыванию крови, например, тромбоцитом.
Для облегчения рвоты используют метоклопрамид.
Лучевая терапия
Это воздействие на организм высокими уровнями радиации.
Метод применяется при серьезных состояниях пациента, когда заболевание затрагивает нервную систему и возникают лейкозные образования. Обычно используется внутренняя лучевая терапия, при которой радиоактивное вещество вводится иглами прямо в область опухоли. Этот вид терапии может иметь серьезные последствия для пациента, так как радиация разрушительно влияет на все клетки, включая здоровые.
Трансплантация стволовых клеток.
Стволовые клетки от донора вводятся в костный мозг для замещения поврежденных клеток. Эта процедура проводится после курса химиотерапии.
Донорские клетки приживаются в организме за 2-3 недели и начинают производить здоровые кровяные элементы.
Биологическая терапия
Этот метод терапии активирует внутренние ресурсы организма для борьбы с заболеваниями. Для этого используются препараты, усиливающие иммунные функции и активирующие иммунную систему.
Наиболее распространенным средством является Интерферон Альфа. Этот иммуномодулятор обладает противоопухолевыми свойствами и воздействует на клеточные мембраны, подавляя рост опухолевых клеток.
Препарат вводится внутривенно через капельницы или внутримышечно. Продолжительность курса лечения определяется индивидуально для каждого пациента. Возможные побочные эффекты включают повышение температуры, лихорадку, боли в костях, тошноту, расстройства пищеварения, головокружение, колебания артериального давления, нервозность и сонливость.
Существуют противопоказания: период лактации, а также заболевания сердца и щитовидной железы.
Лечение в тяжелых случаях
На последней стадии рака злокачественные клетки проявляют свою агрессивность, что приводит к нарушению работы всех органов и систем. К сожалению, смерть пациента становится неизбежной. Когда становится очевидно, что все лечебные методы неэффективны, пациенту назначают паллиативную терапию, цель которой — облегчение страданий. В некоторых случаях применяются лучевая терапия или пересадка костного мозга для замедления прогрессирования заболевания.
Для борьбы с невыносимой болью используются мощные обезболивающие, такие как морфин и омнопон. Для предотвращения возможных кровотечений проводится переливание крови.
Если пациент не может есть из-за сильной рвоты, необходимые питательные вещества вводятся через капельницы.
Длительность курса лечения
Протокол лечения разрабатывается индивидуально, учитывая стадию заболевания и состояние пациента. Терапия проходит в несколько этапов:
- Подготовительный этап. Пациенту вводят небольшие дозы химиотерапевтических препаратов, чтобы организм адаптировался. В противном случае существует риск серьезного отравления продуктами распада лейкозных клеток.
- Этап индукции. Применяется комбинация препаратов, направленная на уничтожение максимального количества лейкозных клеток. Длительность этого этапа составляет около 2 месяцев, до достижения ремиссии.
- Этап интенсивной терапии. Проводится активная химиотерапия, которая продолжается от 2 до 4 месяцев с целью закрепления достигнутых результатов.
- Этап реиндукции. Повторяется индукционная терапия для устранения оставшихся раковых клеток.
- Этап восстановления. В течение этого времени пациенту вводят минимальные дозы лекарств для достижения устойчивой и продолжительной ремиссии.
В целом, весь процесс лечения занимает около 2 лет с момента постановки диагноза.
Прогноз
Острый лимфобластный лейкоз имеет положительный прогноз в 80% случаев. Пятилетняя выживаемость после рецидива составляет 30–40%. Если в течение пяти лет рецидивов не наблюдается, пациента можно считать полностью излеченным.
Благоприятный прогноз зависит от следующих факторов:
- своевременное начало лечения;
- молодой возраст пациента;
- отсутствие изменений в центральной нервной системе;
- нормальный уровень лейкоцитов после терапии;
- положительная реакция организма на лечение через месяц;
- отсутствие поражений внутренних органов.
Важно помнить, что течение заболевания может быть непредсказуемым.
Даже самый оптимистичный прогноз может закончиться летальным исходом и наоборот.
Причины смерти при лейкозе
Острый лейкоз представляет серьезную угрозу из-за осложнений, которые могут привести к летальному исходу. Иммунная система пациента ослаблена, что делает его уязвимым к обычным инфекциям, которые могут быть смертельными. Низкий уровень тромбоцитов увеличивает вероятность кровотечений, и даже незначительная травма может привести к значительной потере крови.
Раковые клетки влияют на головной мозг и центральную нервную систему, что может вызвать паралич.
Во время химиотерапии часто возникают осложнения, такие как отек легких, отек головного мозга или остановка сердца, поскольку организм не всегда справляется с токсическим воздействием продуктов распада опухолевых клеток.
Статус больного после проведенного курса лечения
После завершения лечения врач оценивает состояние пациента, основываясь на результатах терапии.
Основные состояния пациента:
- Активная форма болезни продолжается, что указывает на отсутствие эффекта от лечения и необходимость изменения подхода к терапии.
- Наблюдаются остаточные проявления заболевания. Лимфобластные клетки могут быть обнаружены только с помощью специализированных методов, стандартные анализы их не фиксируют. Это говорит о неблагоприятном прогнозе и высоком риске рецидива.
- Болезнь находится в стадии ремиссии. Симптомы исчезли, уровень лейкоцитов в норме, а количество бластов в крови не превышает 5%.
Острый лимфобластный лейкоз — одна из самых серьезных форм рака крови.
Ситуация усугубляется тем, что на ранних стадиях болезнь может протекать скрыто. Даже при достижении стойкой ремиссии существует высокая вероятность рецидива или развития других онкологических заболеваний. Химиотерапия также оставляет свои последствия. Часто в организме происходят необратимые изменения, мешающие вести полноценную жизнь. У людей старше 60 лет острый лимфобластный лейкоз практически не оставляет шансов на выживание, так как организм пожилого пациента не способен эффективно противостоять этой серьезной болезни.
После успешного лечения пациенты долгое время находятся под наблюдением гематолога и регулярно проходят обследования. Им рекомендуется вести здоровый образ жизни и избегать стрессов и инфекционных заболеваний.
Профилактика заболевания
Профилактика острого лимфобластного лейкоза (ОЛЛ) представляет собой сложную задачу, поскольку точные причины возникновения этого заболевания до конца не изучены. Однако существуют некоторые рекомендации, которые могут помочь снизить риск развития ОЛЛ, особенно у людей, находящихся в группе риска.
Во-первых, важно учитывать генетические факторы. Если в семье были случаи лейкоза или других онкологических заболеваний, рекомендуется проводить регулярные медицинские обследования и консультации с генетиками. Это может помочь выявить предрасположенность к заболеваниям и принять меры для их раннего обнаружения.
Во-вторых, следует обратить внимание на воздействие химических веществ. Некоторые исследования показывают, что длительное воздействие определенных химикатов, таких как бензол, может увеличить риск развития лейкоза. Поэтому важно соблюдать меры предосторожности при работе с токсичными веществами, использовать средства индивидуальной защиты и избегать контакта с потенциально опасными химикатами.
Кроме того, необходимо учитывать влияние радиации. Избегание ненужного облучения, например, при рентгенологических исследованиях, может снизить риск развития ОЛЛ. Если есть необходимость в таких процедурах, важно обсудить с врачом возможные альтернативы и минимизацию дозы облучения.
Здоровый образ жизни также играет важную роль в профилактике различных заболеваний, включая лейкоз. Регулярные физические нагрузки, сбалансированное питание, отказ от курения и ограничение потребления алкоголя могут способствовать укреплению иммунной системы и снижению риска развития онкологических заболеваний.
Психологическое здоровье также не следует оставлять без внимания. Стресс и хроническое напряжение могут негативно сказаться на общем состоянии организма. Практики релаксации, такие как йога, медитация и занятия спортом, могут помочь в поддержании психоэмоционального равновесия.
Наконец, важно помнить о регулярных медицинских осмотрах и скринингах. Раннее выявление любых отклонений в состоянии здоровья может значительно повысить шансы на успешное лечение и снизить риск развития серьезных заболеваний, включая острый лимфобластный лейкоз.
Психологическая поддержка пациентов и семей
Острый лимфобластный лейкоз (ОЛЛ) — это серьезное заболевание, которое не только затрагивает физическое здоровье пациента, но и оказывает значительное влияние на его психологическое состояние и эмоциональное благополучие. Психологическая поддержка играет ключевую роль в процессе лечения и восстановления, как для самих пациентов, так и для их семей.
Пациенты, столкнувшиеся с диагнозом ОЛЛ, часто испытывают широкий спектр эмоций, включая страх, тревогу, депрессию и одиночество. Эти чувства могут быть вызваны не только самим заболеванием, но и необходимостью проходить длительное и сложное лечение, которое может включать химиотерапию, радиотерапию и другие методы. Поэтому важно обеспечить пациентам доступ к психологической помощи, которая может включать индивидуальные консультации, групповые занятия и терапию.
Психологическая поддержка может помочь пациентам справиться с эмоциональными трудностями, связанными с их состоянием. Психологи и психотерапевты могут работать с пациентами над развитием навыков совладания со стрессом, улучшением самооценки и укреплением социальных связей. Группы поддержки, в которых пациенты могут делиться своими переживаниями и получать поддержку от людей, находящихся в аналогичной ситуации, также могут быть очень полезными.
Семьи пациентов также нуждаются в психологической поддержке. Заболевание близкого человека может вызвать у них чувство беспомощности, тревоги и стресса. Важно, чтобы члены семьи понимали, что они не одни в своих переживаниях, и им также может быть полезна профессиональная помощь. Психологическая поддержка для семей может включать консультации, обучение навыкам общения и управления стрессом, а также участие в группах поддержки.
Кроме того, важно учитывать, что дети и подростки, страдающие от ОЛЛ, могут испытывать особые трудности в эмоциональном плане. Они могут не понимать, что происходит, и испытывать страх перед лечением и его последствиями. Психологическая поддержка для молодых пациентов должна быть адаптирована к их возрасту и уровню понимания, чтобы помочь им справиться с их эмоциями и переживаниями.
В заключение, психологическая поддержка является неотъемлемой частью комплексного подхода к лечению острого лимфобластного лейкоза. Она помогает пациентам и их семьям справляться с эмоциональными трудностями, улучшает качество жизни и способствует более успешному процессу лечения. Важно, чтобы медицинские учреждения обеспечивали доступ к таким услугам и поддерживали пациентов и их близких на каждом этапе борьбы с болезнью.
Современные исследования и перспективы лечения
Острый лимфобластный лейкоз (ОЛЛ) представляет собой одну из наиболее распространенных форм острого лейкоза у детей и может также встречаться у взрослых. В последние годы научные исследования в области диагностики и лечения ОЛЛ значительно продвинулись вперед, что открывает новые горизонты для пациентов и врачей.
Одним из ключевых направлений современных исследований является изучение молекулярных механизмов, лежащих в основе развития ОЛЛ. Ученые выявили множество генетических мутаций и хромосомных аномалий, которые способствуют прогрессированию заболевания. Например, мутации в генах, отвечающих за регуляцию клеточного цикла и апоптоз, могут приводить к бесконтрольному делению лимфобластов. Эти открытия открывают возможности для разработки таргетной терапии, направленной на конкретные молекулы и пути, вовлеченные в патогенез ОЛЛ.
В последние годы активно развиваются методы иммунотерапии, которые используют собственные иммунные клетки пациента для борьбы с раком. Одним из наиболее перспективных подходов является CAR-T-клеточная терапия, при которой Т-клетки пациента модифицируются для распознавания и уничтожения раковых клеток. Исследования показывают, что CAR-T-терапия может приводить к длительным ремиссиям у пациентов с рецидивирующим или рефрактерным ОЛЛ.
Кроме того, продолжаются клинические испытания новых химиотерапевтических агентов и комбинаций препаратов, которые могут повысить эффективность лечения и снизить токсичность. В частности, исследуются новые молекулы, такие как ингибиторы тирозинкиназ, которые могут блокировать сигнальные пути, активируемые мутациями, связанными с ОЛЛ.
Не менее важным аспектом является изучение биомаркеров, которые могут помочь в прогнозировании ответа на лечение и в мониторинге минимальной остаточной болезни. Это позволяет врачам более точно настраивать терапию для каждого пациента, что может значительно улучшить исходы лечения.
В заключение, современные исследования в области острого лимфобластного лейкоза открывают новые возможности для диагностики и лечения этого заболевания. С каждым годом появляются новые подходы, которые могут значительно улучшить качество жизни пациентов и увеличить шансы на полное выздоровление. Однако, несмотря на достигнутые успехи, необходимо продолжать исследования, чтобы лучше понять механизмы заболевания и разработать более эффективные и безопасные методы лечения.