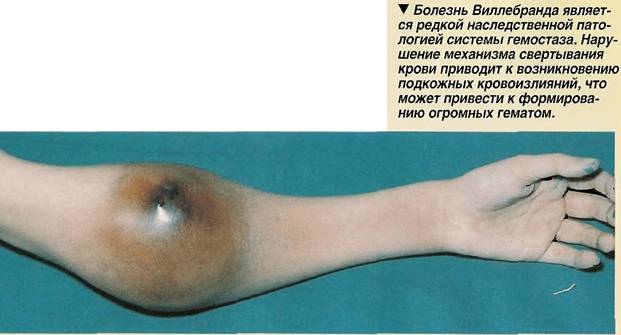
Болезнь Виллебранда — это наследственное нарушение свертываемости крови, которое может привести к серьезным проблемам со здоровьем, включая кровотечения и осложнения в хирургии. В данной статье мы подробно рассмотрим патогенез заболевания, его распространенность, классификацию, причины, симптомы, методы диагностики и лечения, а также прогноз для пациентов. Понимание этой болезни важно не только для медицинских специалистов, но и для пациентов и их семей, так как своевременная диагностика и правильное лечение могут значительно улучшить качество жизни и снизить риск осложнений.
Что это такое?
Болезнь фон Виллебранда, также известная как Виллебранд (ангиогемофилия, псевдогемофилия, атромбоцитопеническая пурпура), — это наследственное заболевание, проявляющееся нарушением свертывания крови и продолжительными кровотечениями.
Клинические проявления болезни схожи с другими геморрагическими диатезами, что требует детальной диагностики и соответствующего лечения.
Врачи отмечают, что болезнь Виллебранда является наиболее распространенным наследственным нарушением свертываемости крови. Она связана с дефицитом или дисфункцией фактора Виллебранда, который играет ключевую роль в процессе остановки кровотечений. Специалисты подчеркивают, что симптомы могут варьироваться от легких до тяжелых и включают частые носовые кровотечения, синяки и длительные менструации у женщин. Важно, чтобы пациенты проходили регулярные обследования, так как заболевание может оставаться незамеченным в легких формах. Врачи рекомендуют индивидуальный подход к лечению, включая применение десмопресина и факторов свертывания, что позволяет эффективно контролировать состояние и улучшать качество жизни пациентов. Понимание болезни и своевременная диагностика играют ключевую роль в управлении этим заболеванием.

Патогенез
Патология возникает из-за нарушения фактора Виллебранда (ФВ) – одного из ключевых компонентов гемостаза. Он отвечает за прикрепление тромбоцитов к стенкам сосудов при травмах и поддерживает стабильность VIII фактора свертывания.
Ген фактора Виллебранда расположен на 12-й хромосоме. Мутации в этом гене приводят к сбоям в синтезе фактора: он может вырабатываться в недостаточном объеме или вовсе не производиться. В некоторых случаях уровень ФВ остается нормальным, но сам фактор оказывается дефектным, что мешает ему выполнять свои функции.
Это нарушает способность тромбоцитов прилипать к стенкам сосудов, что приводит к их повышенной хрупкости и увеличивает продолжительность кровотечений при травмах.
| Параметр | Описание | Симптомы |
|---|---|---|
| Что такое болезнь Виллебранда | Наследственное нарушение свертываемости крови, связанное с дефицитом или дисфункцией фактора Виллебранда. | Кровотечения, синяки, носовые кровотечения, меноррагия. |
| Причины | Генетические мутации, передающиеся по наследству. | – |
| Диагностика | Анализы крови на уровень фактора Виллебранда, тесты на агрегацию тромбоцитов. | – |
| Лечение | Препараты, содержащие фактор Виллебранда, десмопресин, тромбоцитарные концентраты. | – |
| Типы болезни | Тип 1 (умеренный дефицит), Тип 2 (дисфункция), Тип 3 (тяжелый дефицит). | – |
Распространенность
Болезнь Виллебранда встречается с частотой 1-2 случая на 10 тысяч человек. Среди наследственных геморрагических диатезов она занимает третье место, уступая только тромбоцитопатиям и гемофилии А. Некоторые эксперты считают, что заболевание распространено шире, так как у многих пациентов оно протекает в легкой форме и не выявляется из-за отсутствия ярко выраженных симптомов. Патология встречается у мужчин и женщин примерно с одинаковой частотой, однако у женщин она может проявляться более тяжело из-за менструальных кровотечений. У афроамериканцев и жителей Африки риск развития болезни значительно выше.
Чаще всего болезнь фон Виллебранда передается по наследству: если хотя бы один из родителей является носителем дефектного гена, вероятность того, что ребенок унаследует заболевание, составляет 50% и более.
В некоторых случаях болезнь может быть приобретенной.

Классификация
Существует несколько разновидностей болезни Виллебранда, которые различаются по патогенезу и клиническим проявлениям.
- Классический (тип I). Это наиболее распространенная форма, встречающаяся в 70-80% случаев. Уровень фактора Виллебранда в крови пациента снижен незначительно или умеренно, иногда он может быть чуть ниже нормальных значений. Симптоматика выражена слабо, и лечение, как правило, не требуется — многие пациенты даже не подозревают о наличии заболевания. Наследование происходит по аутосомно-доминантному типу.
- Вариантный (тип II). Этот тип диагностируется у 20-30% больных и характеризуется ухудшением качества и активности фактора Виллебранда, при этом его концентрация остается в пределах нормы. Проявляется легкими кровотечениями, хотя иногда наблюдаются и более тяжелые формы заболевания. Наследование чаще всего аутосомно-доминантное, но может быть и аутосомно-рецессивное.
- Тяжелый (тип III). Это самый редкий тип болезни, который проявляется тяжелыми клиническими симптомами и множественными кровотечениями. У пациентов полностью отсутствует фактор Виллебранда, а уровень фактора VIII крайне низок. Наследуется по аутосомно-рецессивному типу.
Отдельно выделяется тромбоцитарный тип — его развитие связано с мутацией одного из рецепторов фактора Виллебранда, отвечающего за агрегацию и адгезию тромбоцитов. В результате этого снижается качество белка, однако его концентрация остается в пределах нормы.
Болезнь Виллебранда может проявляться у детей в врожденной форме, но также существует и приобретенная форма, возникающая в зрелом возрасте под воздействием негативных факторов.
Рекомендуем ознакомиться с видео на эту тему.
https://youtube.com/watch?v=6o6Pj0dcj_Q
Причины
Основной причиной данной патологии является мутация гена ФВ, расположенного на 12-й хромосоме. Она передается как по аутосомно-доминантному, так и по аутосомно-рецессивному типу. Приобретенная болезнь Виллебранда может возникать по следующим причинам:
- частые гемотрансфузии (переливания крови и ее компонентов);
- онкологические заболевания, включая нефробластомы, макроглобулинемии и опухоли Вильямса;
- системные расстройства, такие как системная красная волчанка и ревматоидный артрит.
Эти факторы способствуют образованию специфических антител и приводят к нарушениям в тромбоцитах, а также к воздействию злокачественных процессов на организм.
Симптомы
Патология имеет неспецифические симптомы, поэтому многие пациенты могут не обращать на них внимания, особенно если они проявляются в легкой форме. Основные признаки болезни Виллебранда включают:
- кровотечения, продолжающиеся 10 минут и более или возникающие спустя длительное время после травм или операций;
- подкожные гематомы, возникающие даже при незначительном механическом воздействии;
- геморрагическая сыпь или мелкие пятна, появляющиеся из-за повреждения мелких сосудов;
- спонтанные носовые кровотечения, которые не останавливаются с помощью обычных средств;
- наличие крови в стуле или моче, что может указывать на вовлечение почек в патологический процесс;
- выраженная анемия, как правило, возникающая из-за частых и продолжительных кровотечений;
- обильные и длительные менструации у женщин, сопровождающиеся сильными болями и значительными выделениями;
- бледность кожи, слабость и повышенная утомляемость, возникающие в тяжелых случаях заболевания при значительном ухудшении показателей крови;
- гемартроз, или кровоизлияния в суставы, сопровождающиеся болевыми ощущениями, ограничением подвижности и отеком пораженной области.
В некоторых случаях болезнь Виллебранда может сочетаться с синдромом Элерса-Данлоса, который проявляется пролапсом сердечных клапанов, повышенной эластичностью кожи, увеличенной подвижностью суставов и слабостью связок.
Диагностика
Для диагностики болезни Виллебранда необходимо всестороннее обследование, включающее клинические и инструментальные методы.
Анализы крови
Анализы крови являются ключевыми для диагностики болезни Виллебранда при наличии основных симптомов. Общий анализ крови может выявить постгеморрагическую анемию, проявляющуюся снижением уровня тромбоцитов (до 120-130 г/л) и уменьшением концентрации гемоглобина. В биохимическом анализе возможно повышение билирубина, АСТ и АЛТ, особенно при поражении печени.
В коагулограмме у пациентов с данным заболеванием наблюдается удлинение времени свертывания крови, снижение активированного частичного тромбопластинового времени (АЧТВ), протромбинового индекса и других показателей. Также проводятся тесты на жгуте и щипке для оценки прочности сосудистых стенок.
Метод иммуноферментного анализа (ИФА) является одним из самых информативных способов диагностики болезни Виллебранда. Он позволяет выявить изменения фактора Виллебранда в плазме крови и отклонения его антигена от нормальных значений, что указывает на характерные для этого заболевания нарушения.
Инструментальные методы
Инструментальная диагностика (КТ, МРТ, фиброгастродуоденоскопия, УЗИ) применяется для выявления внутренних кровотечений в желудочно-кишечном тракте, почках, печени и других органах. Однако для подтверждения диагноза или уточнения формы заболевания эти методы не дают достаточной информации.
Дифференциальная диагностика
Симптомы и клинические проявления болезни Виллебранда схожи с признаками других заболеваний, связанных с нарушениями кроветворения. Поэтому для точной диагностики необходимо дифференцировать её от гемофилии и врожденной тромбоцитопении.
Лечение
Болезнь фон Виллебранда не поддается полному излечению, но при правильном лечении можно достичь длительной ремиссии, снизить выраженность симптомов и улучшить качество жизни пациента.
Лечение зависит от типа и стадии заболевания, а также от наличия сопутствующих заболеваний и осложнений.
Средства для повышения ФВ
Главной причиной болезни Виллебранда является нарушение производства фактора Виллебранда, необходимого для нормального свертывания крови. Существуют медикаменты, которые увеличивают его концентрацию, что помогает предотвратить кровотечения и другие проявления заболевания.
Гемотрансфузии крови
Если лечение аналогами вазопрессина не дает результатов, а также при тяжелых формах синдрома Виллебранда (второй или третьей степени), используют концентрат восьмого фактора крови, получаемый из донорской плазмы.
Этот концентрат эффективно устраняет симптомы заболевания и не несет риска заражения ВИЧ или другими вирусами.
Местные гемостатики
Местные гемостатические препараты используются в терапии болезни Виллебранда для облегчения симптомов, особенно для остановки внешних кровотечений.
Гормональные средства
Гормональные средства используются женщинами, страдающими от «болезни фон Виллебранда», для лечения маточных кровотечений и длительных менструальных циклов.
Антифибринолитические препараты
Препараты этой категории снижают фибринолитическую активность крови, что помогает прекратить кровотечения.
Болезнь Виллебранда и беременность
Из-за резких колебаний гормонального фона беременность является риск-фактором для возникновения кровотечений при геморрагических диатезах.
Проявления этой патологии у будущих матерей могут привести к железодефицитной анемии и другим осложнениям, угрожающим здоровью как женщины, так и плода. Особенно рискованными являются естественные роды, так как при болезни Виллебранда могут возникнуть длительные кровотечения. Однако у большинства женщин показатели крови нормализуются, и процесс родов проходит без серьезных проблем. Решение о методе родоразрешения должно принимать врач с учетом общего состояния пациентки.
Кроме того, женщинам с таким диагнозом перед планированием беременности рекомендуется проконсультироваться с генетиком и гематологом.
У детей
У детей данная патология обычно проявляется в первый год жизни. Она сопровождается носовыми и ротовыми кровотечениями, а также кровотечениями из желудочно-кишечного тракта. Возможны геморрагическая сыпь и подкожные кровоизлияния. Со временем повышенная склонность к кровотечениям становится заметной после хирургических вмешательств, даже незначительных, таких как удаление зубов или небных миндалин. У девочек в период полового созревания могут наблюдаться маточные кровотечения. Клиническое течение и лечение болезни Виллебранда у детей практически не отличаются от таковых у взрослых. Для терапии в основном применяются местные гемостатики, препараты на основе десмопрессина и замороженная плазма.
Прогноз
При ранней диагностике и адекватном лечении прогноз для пациентов с болезнью Виллебранда положительный. Большинство больных нуждаются в поддерживающей терапии и специальных медикаментах перед хирургическими процедурами. Уровень смертности при этой болезни составляет всего 3%. Летальный исход чаще всего связан с кровоизлияниями в мозг и геморрагическим инсультом.
К возможным осложнениям относятся нарушения работы внутренних органов, анемия и тромбы, возникающие из-за обширных кровотечений и проводимого лечения.
Профилактика
Болезнь Виллебранда — наследственное заболевание, для которого не предусмотрены специфические меры профилактики. Чтобы снизить риск кровотечений, пациентам рекомендуется избегать травм, не принимать препараты, влияющие на свертываемость крови, отказаться от вредных привычек и следить за питанием.
Это серьезное расстройство гемостатической системы может вызывать частые кровотечения и различные осложнения. При своевременной диагностике и адекватном лечении симптомы заболевания хорошо контролируются, что позволяет пациентам вести полноценный образ жизни.
История открытия болезни
Болезнь Виллебранда была впервые описана в 1926 году финским врачом Эркки Виллебрандом, который наблюдал у пациентов необычные симптомы, связанные с нарушением свертываемости крови. В своих исследованиях он заметил, что у некоторых людей наблюдается повышенная предрасположенность к кровотечениям, особенно после травм или хирургических вмешательств. Эти наблюдения стали основой для дальнейшего изучения заболевания.
В 1930-х годах ученые начали более подробно исследовать механизм заболевания. В 1937 году было установлено, что у пациентов с болезнью Виллебранда наблюдается дефицит специфического белка, который был назван фактором Виллебранда. Этот белок играет ключевую роль в процессе гемостаза, обеспечивая адгезию тромбоцитов к поврежденным сосудам и способствуя образованию тромба.
С течением времени исследования болезни Виллебранда продолжались, и в 1970-х годах были выделены различные типы заболевания, основанные на уровне и функциональности фактора Виллебранда. На сегодняшний день выделяют три основных типа: тип 1, тип 2 и тип 3. Каждый из этих типов имеет свои особенности, связанные с уровнем фактора Виллебранда и его функциональной активностью.
В 1980-х годах с развитием молекулярной биологии и генетики стало возможным более глубокое понимание генетических основ болезни. Установлено, что болезнь Виллебранда наследуется по аутосомно-доминантному типу, что означает, что один из родителей может передать ген, ответственный за заболевание, своим детям. Это открытие дало возможность проводить генетическое тестирование и диагностику, что значительно улучшило качество жизни пациентов.
В последние десятилетия исследования болезни Виллебранда продолжаются, и ученые работают над новыми методами лечения и профилактики. Разработка рекомбинантных форм фактора Виллебранда и новых терапевтических подходов открывает новые горизонты для пациентов, страдающих от этого заболевания.
Таким образом, история открытия болезни Виллебранда представляет собой яркий пример того, как клинические наблюдения могут привести к значительным научным открытиям и улучшению диагностики и лечения заболеваний, связанных с нарушением свертываемости крови.
Связь с другими заболеваниями
Болезнь Виллебранда (БВ) является наследственным нарушением гемостаза, которое связано с дефицитом или дисфункцией фактора Виллебранда (FVIII). Этот фактор играет ключевую роль в процессе свертывания крови, обеспечивая адгезию тромбоцитов к поврежденным сосудам. Из-за этого заболевания у пациентов наблюдаются повышенные кровотечения, что делает его важным для диагностики и лечения.
Связь болезни Виллебранда с другими заболеваниями может быть многообразной. Во-первых, БВ может быть ассоциирована с другими нарушениями гемостаза, такими как гемофилия. Гемофилия А, которая вызвана дефицитом фактора VIII, может проявляться схожими симптомами, такими как склонность к кровотечениям. Важно отметить, что у пациентов с гемофилией А может также наблюдаться сопутствующий дефицит фактора Виллебранда, что усложняет диагностику и лечение.
Во-вторых, БВ может быть связана с другими тромбоцитарными нарушениями, такими как синдром Бернара-Сулье и тромбоцитопеническая пурпура. Эти состояния также влияют на функцию тромбоцитов и могут приводить к повышенной кровоточивости. Поэтому важно проводить дифференциальную диагностику, чтобы определить точную причину нарушений гемостаза.
Кроме того, некоторые системные заболевания, такие как системная красная волчанка и другие аутоиммунные расстройства, могут влиять на уровень фактора Виллебранда и его функцию. У пациентов с этими заболеваниями может наблюдаться вторичный дефицит фактора Виллебранда, что также требует внимательного подхода к лечению.
Наконец, следует упомянуть о влиянии некоторых лекарственных препаратов на уровень фактора Виллебранда. Например, нестероидные противовоспалительные препараты (НПВП) могут ухудшать функцию тромбоцитов и усугублять симптомы БВ. Поэтому пациентам с этим заболеванием следует быть осторожными при использовании таких медикаментов и консультироваться с врачом.
Таким образом, болезнь Виллебранда имеет сложные взаимосвязи с другими заболеваниями и состояниями, что подчеркивает важность комплексного подхода к диагностике и лечению. Врачам необходимо учитывать все возможные сопутствующие заболевания и факторы, чтобы обеспечить пациентам наилучший уход и минимизировать риск осложнений.
Советы по образу жизни
Болезнь Виллебранда — это наследственное нарушение свертываемости крови, которое может привести к повышенной склонности к кровотечениям. Люди с этой болезнью могут значительно улучшить качество своей жизни и снизить риск осложнений, следуя определённым рекомендациям по образу жизни.
1. Регулярные медицинские осмотры: Важно регулярно посещать врача-гематолога для контроля состояния и корректировки лечения. Специалист поможет определить оптимальный план лечения и даст рекомендации по профилактике кровотечений.
2. Избегание травм: Людям с болезнью Виллебранда следует быть особенно осторожными, чтобы избежать травм и порезов. Рекомендуется использовать защитное снаряжение при занятиях спортом и избегать видов деятельности с высоким риском травм.
3. Правильное питание: Здоровое и сбалансированное питание может поддерживать общее состояние здоровья. Важно включать в рацион продукты, богатые витаминами и минералами, особенно витамином К, который играет важную роль в свертывании крови. Однако перед внесением изменений в диету стоит проконсультироваться с врачом.
4. Избегание определённых медикаментов: Некоторые лекарства, такие как нестероидные противовоспалительные препараты (НПВП), могут ухудшить свертываемость крови и увеличить риск кровотечений. Перед началом приёма любых новых медикаментов необходимо проконсультироваться с врачом.
5. Обучение и информирование: Знание о своей болезни и её особенностях поможет пациентам лучше справляться с состоянием. Рекомендуется участвовать в группах поддержки и образовательных программах, чтобы обмениваться опытом и получать полезную информацию.
6. Поддержка психоэмоционального состояния: Болезнь Виллебранда может оказывать влияние на психоэмоциональное состояние пациента. Важно уделять внимание своему психическому здоровью, обращаться за помощью к психологам или психотерапевтам при необходимости.
7. Участие в физической активности: Регулярные физические упражнения могут помочь поддерживать общее здоровье и укреплять сердечно-сосудистую систему. Однако следует выбирать безопасные виды активности и избегать чрезмерных нагрузок.
Следуя этим рекомендациям, пациенты с болезнью Виллебранда могут значительно улучшить качество своей жизни и снизить риск осложнений, связанных с заболеванием. Важно помнить, что каждый случай индивидуален, и подход к лечению и образу жизни должен разрабатываться совместно с врачом.