Кашель с отхаркиванием мокроты, содержащей кровь, является тревожным симптомом, который может указывать на серьезные заболевания органов дыхания или желудочно-кишечного тракта. Важно понимать, что подобное состояние требует внимательного отношения и своевременной диагностики, так как оно может быть связано как с относительно безобидными причинами, так и с угрожающими жизни состояниями. В данной статье мы рассмотрим основные причины появления мокроты с кровью, их возможные последствия и рекомендации по обращению к врачу, что поможет читателям лучше ориентироваться в данной проблеме и принять необходимые меры для сохранения здоровья.
Что это такое?
Мокрота — это выделение, возникающее при отхаркивании, содержащее слюну, пыль и частички слизистой оболочки горла и носа. Кашель с мокротой часто возникает при заболеваниях, сопровождающихся повышенной продукцией слизи в бронхах. Цвет мокроты важен, так как он может указать на степень тяжести и стадию болезни.
Наличие крови в мокроте вызывает беспокойство и требует медицинского обследования.
Кровь в мокроте может появляться как при интенсивном кашле, так и без него. Существует несколько типов кровохарканья (гемоптизиса):
- Мокрота с кровянистыми вкраплениями. В этом случае могут наблюдаться отдельные кровяные точки или равномерное окрашивание мокроты в розоватый оттенок.
- Ложное кровохарканье. Кровотечение связано не с легкими, а с органами желудочно-кишечного тракта или носоглотки.
- Массивное кровохарканье — выделение более 400 мл крови в сутки.
- Профузное кровотечение — выделение свыше 500 мл крови за 4 часа. У пациента может наблюдаться характерное бульканье в легких.
Мокрота с кровью при кашле является серьезным симптомом, который требует внимательного отношения со стороны медицинских специалистов. Врачи подчеркивают, что наличие крови в мокроте может указывать на различные заболевания, начиная от инфекций дыхательных путей и заканчивая более серьезными состояниями, такими как туберкулез или рак легких. Важно отметить, что даже небольшие примеси крови могут свидетельствовать о необходимости немедленного обращения к врачу. Специалисты рекомендуют не игнорировать этот симптом, особенно если он сопровождается другими признаками, такими как одышка, боль в груди или потеря веса. Ранняя диагностика и лечение могут существенно повысить шансы на успешное выздоровление. Врачи настоятельно советуют проводить регулярные медицинские осмотры и не откладывать визит к специалисту при появлении тревожных симптомов.
https://youtube.com/watch?v=JBIAYs5t4eE
Безобидные причины кровавой мокроты
Мокрота с кровяными прожилками иногда не представляет опасности. Это может происходить, например, при сильной простуде, когда слизистая оболочка горла воспалена и раздражена. Интенсивный кашель может привести к разрыву капилляров, что вызывает выделение кровянистой мокроты. Если такое состояние длится недолго, оно не угрожает здоровью.
Отхаркивание крови часто наблюдается у пожилых людей из-за возрастных изменений слизистой оболочки. Она становится более уязвимой и может повреждаться при употреблении твердой пищи или горячих напитков. У детей наличие крови в мокроте без кашля может быть связано с попаданием инородного тела в дыхательные пути.
У пациентов, принимающих антикоагулянты длительное время, также может возникнуть мокрота с кровью без кашля. Это связано со снижением свертываемости крови.
Такое состояние обычно обратимо. Для его устранения необходимо прекратить прием препаратов или скорректировать их дозировку.
| Причины мокроты с кровью | Симптомы | Рекомендации по обращению к врачу |
|---|---|---|
| Инфекции (пневмония, туберкулез) | Кашель с кровью, одышка, высокая температура | Обратиться к врачу при первых симптомах |
| Онкологические заболевания (рак легких) | Постоянный кашель, потеря веса, усталость | Регулярные обследования при наличии факторов риска |
| Травмы легких (удары, падения) | Боль в груди, затрудненное дыхание | Немедленно обратиться в травмпункт |
| Хронические заболевания (Бронхит, ХОБЛ) | Хронический кашель, выделение мокроты | Консультация пульмонолога для контроля состояния |
| Сердечно-сосудистые заболевания (легочная эмболия) | Внезапная одышка, боли в груди | Срочная медицинская помощь при подозрении на эмболию |
Серьезные причины симптома
Причины отхаркивания крови обычно связаны с серьезными заболеваниями:
- Воспалительные процессы в дыхательных путях;
- Аутоиммунные расстройства;
- Заболевания сердечно-сосудистой системы;
- Патологии органов пищеварения;
- Онкологические болезни.
Цвет мокроты может указать на пораженные органы:
- При заболеваниях органов пищеварения кровь в мокроте имеет коричневый цвет.
- Если причиной отхаркивания с кровью являются болезни ЛОР-органов, мокрота будет зеленовато-желтой с кровяными прожилками. У пациента также наблюдаются симптомы воспаления носоглотки.
- При заболеваниях легких и бронхов кровяные прожилки будут ярко-красными. В случае массивного легочного кровотечения из горла выделяется яркая кровь с пеной.
Заболевания, при которых наблюдается мокрота с кровью при кашле:
-
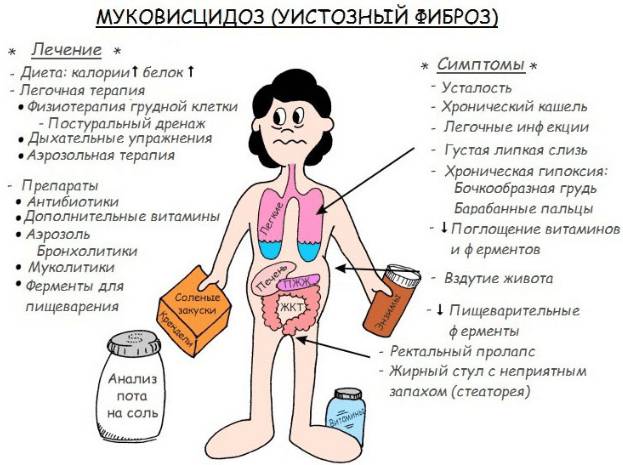
Муковисцидоз. Это наследственное заболевание дыхательной системы, при котором в легких и бронхах происходят склеротические изменения. Постепенно вовлекаются ЛОР-органы, у пациента развивается затяжная пневмония, синусит, ларингит. При кашле выделяется густая вязкая мокрота с кровяными прожилками. В тяжелых случаях может возникнуть легочное кровотечение. Другие характерные симптомы: бледность кожи, потеря веса, повышенная температура, деформация грудной клетки, постоянное покашливание.
-
Болезнь Рандю-Ослера-Вебера. Это наследственное заболевание, при котором сосудистый эндотелий развивается неправильно, что приводит к легкой травматизации сосудов. В результате у пациента часто наблюдается мокрота с кровью без кашля.
- Грибковая инфекция легких. Грибок проникает в легочную ткань, вызывая воспаление и отхаркивание крови. У пациента могут наблюдаться высокая температура, потеря веса, повышенное потоотделение и снижение иммунитета.
-
Глистные инвазии. Паразиты, обитающие в легких, разрушают ткани органов, вызывая отечность и воспаление. Признаки паразитарной инфекции включают кашель с кровью по утрам, снижение аппетита, тошноту и анемию.
-
Разрыв бронхиальной кисты. Кисты могут быть как врожденными, так и приобретенными. На начальных стадиях заболевание может протекать бессимптомно, пока не произойдет разрыв кисты. Жидкость попадает в легкие, вызывая пневмоторакс (скопление газов). Симптомы включают красную мокроту (кашель обычно не сильный), одышку и боль в груди.
- Туберкулез. Это одна из наиболее распространенных причин отхаркивания крови при кашле и кровотечений из горла. Обычно отхаркивание крови начинается при открытой форме туберкулеза, когда пациент представляет опасность для окружающих. Сопутствующие симптомы: резкая потеря веса, субфебрильная температура, лихорадка. Необходимо срочное лечение в туберкулезном диспансере.
-
Бронхит (острый и хронический). При остром бронхите наблюдается повышение температуры, хрипы в легких, одышка и сильный кашель, усиливающийся по утрам. В мокроте могут быть кровяные прожилки. Хронический бронхит характеризуется длительным кашлем с отхаркиванием мокроты, которая может содержать гной и ярко-красные вкрапления.
-
Пневмония. При этом заболевании отходит розовая мокрота, повышается температура, появляется одышка, слабость и боль в груди при кашле.
- Рак легких. Мокрота с кровью при сильном кашле, резкая потеря аппетита и веса, ночное потоотделение — это признаки онкологии легких. Эти симптомы могут указывать на 3-4 стадию заболевания.
-
Абсцесс легкого. В легком образуется гнойно-некротическая полость. Симптомы включают неприятно пахнущую гнойную мокроту с кровяными вкраплениями, боль в области поражения, высокую температуру, которую трудно сбить, и общую слабость.
- Инфаркт легкого. Чаще всего возникает из-за тромбоэмболии легочной артерии, что приводит к нарушению кровоснабжения и гибели легочной ткани. Начинается внезапно с резкой боли в груди, затруднением дыхания, тахикардией и кашлем с кровью. Это состояние требует срочных реанимационных мероприятий.
-
Бронхоэктаз. Развивается в результате туберкулеза, пневмонии или бронхита. В бронхах происходят необратимые изменения, и участки органа заполняются гноем. Пациенты жалуются на кашель с кровавой мокротой по утрам и общее ухудшение состояния. При сложном течении может возникнуть обширное кровохарканье и легочное кровотечение.
-
Пневмонит волчаночный. Это осложнение системной красной волчанки, проявляющееся кровохарканьем, сильной одышкой и болями в области легких.

Причины мокроты с кровью без кашля
Мокрота с примесью крови без кашля может быть вызвана следующими факторами:
- Долгосрочным использованием антикоагулянтов. При заболеваниях сердца часто назначают аспирин, который разжижает кровь. Это может привести к появлению красных вкраплений в мокроте при отхаркивании.
- Легочным эндометриозом. Обычно эндометрий, выстилающий матку, разрастается в пределах органов малого таза. Однако в редких случаях клетки эндометриоза могут попадать в легкие с током крови, что приводит к кровохарканью у женщин во время менструации.
- Заболеваниями органов пищеварительной системы. Наиболее распространенной причиной мокроты с кровью без кашля является рак желудка. Этот симптом обычно проявляется на 3-4 стадии заболевания и часто сопровождается рвотой с кровью.
- Патологиями сердечно-сосудистой системы (например, стеноз митрального клапана, сердечная недостаточность, аневризма аорты). Сопутствующие симптомы могут включать затрудненное дыхание, боль в груди, влажные хрипы и апноэ.
Причины отхаркивания кровью по утрам
Кровь при отхаркивании может появляться только утром, в течение дня этого симптома нет.
Мокрота с кровью по утрам может проявляться как с кашлем, так и без него. В любом случае это сигнализирует о серьезных заболеваниях, требующих медицинского вмешательства.
К таким заболеваниям относятся:
- Туберкулез;
- Рак легких;
- Рак желудка;
- Хроническая пневмония.
Рекомендуем ознакомиться с видео на эту тему.

Диагностика
Кровохарканье не является отдельным заболеванием, а служит признаком различных патологий. Основная задача врача — установить причину этого симптома и назначить соответствующее лечение.
Для диагностики применяются следующие методы:
- Рентгенография. На снимках видны затемненные области, указывающие на туберкулез, опухоли или воспалительные процессы.
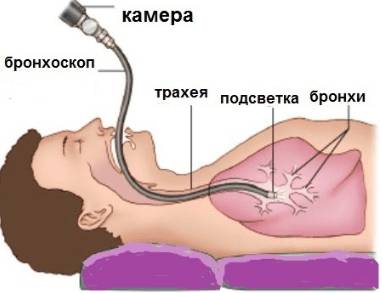
- Бронхоскопия. Этот метод используется при подозрении на рак легкого или бронхоэктазы. В бронхи вводится эндоскоп, что позволяет провести биопсию или ввести необходимые препараты.
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Эти методы наиболее точны для диагностики и помогают выявить опухоли и серьезные разрушительные процессы в легких.
- Фиброгастроскопия. Применяется при кровотечениях, связанных с заболеваниями желудка.
- Электрокардиограмма (ЭКГ) и ультразвуковое исследование (УЗИ) сердца. Если кровохарканье связано с сердечно-сосудистыми патологиями, эти исследования помогут выявить проблему.
- Анализ мокроты. Позволяет диагностировать туберкулез и пневмонию. Обнаружение палочек Коха указывает на туберкулез, а наличие бактерий в мокроте может свидетельствовать о пневмонии или легочном абсцессе.
- Общий анализ крови. При наличии воспалительных процессов может быть выявлен лейкоцитоз и повышение скорости оседания эритроцитов (СОЭ).
- Коагулограмма (анализ на свертываемость крови). Изменения в свертываемости могут привести к появлению крови в мокроте.
Первая помощь
Кровотечение из легких проявляется неожиданно и требует срочной медицинской помощи. Важно помочь пострадавшему занять полусидячее положение и предложить немного холодной воды. До прибытия скорой помощи нельзя глотать кровь — ее следует откашливать. Также не рекомендуется принимать медикаменты, греться или пить горячие напитки.
Пациента с кровотечением помещают в реанимацию. Основная задача врача — предотвратить заполнение легких кровью и минимизировать риск значительной кровопотери.
При необходимости пациента могут подключить к аппарату искусственной вентиляции легких и провести переливание крови.
Дальнейшее лечение
Если кровохарканье не имеет серьезного характера, возможно амбулаторное лечение. Рекомендуется обратиться за консультацией к терапевту, пульмонологу, фтизиатру, гастроэнтерологу и онкологу.
Подбор терапии зависит от причины, вызвавшей появление мокроты с кровью:
- Пневмония и бронхит лечатся антибиотиками. Дополнительно могут быть назначены муколитики, витамины и иммуностимуляторы.
- Туберкулез требует стационарного лечения с использованием специализированных противотуберкулезных препаратов. При обширном поражении легкого может рассматриваться вопрос об оперативном удалении части органа.
- При онкологических заболеваниях назначаются химиотерапия и оперативное вмешательство (например, частичная резекция желудка или легкого).
- Лечение аутоиммунных заболеваний проводится с применением глюкокортикостероидов.
- Женщинам с легочным эндометриозом назначаются гормональные препараты.
Опасность
Выделение крови с мокротой требует внимания. У пациента могут возникнуть следующие серьезные последствия:
- Анемия, вызванная постоянной потерей крови.
- Усложнение пневмонии и бронхита, проявляющееся плевритом или отеком легких, что может привести к летальному исходу.
- Развитие сердечно-легочной недостаточности. Из-за нехватки кислорода страдают все внутренние органы, что может привести к коме и смерти пациента.
- При значительном кровотечении больной может погибнуть от тяжелой кровопотери.
Профилактика
Чтобы предотвратить появление кровохарканья, следуйте нескольким простым рекомендациям:
- Лечите инфекционные и простудные заболевания;
- Укрепляйте иммунную систему;
- Избегайте контактов с больными туберкулезом;
- Регулярно проходите профилактические обследования на наличие онкологических заболеваний, грибковых инфекций и туберкулеза.
Мокрота с примесью крови — серьезный симптом, требующий внимания.
При первых признаках срочно обратитесь к врачу. Ранняя диагностика и лечение — залог успешного выздоровления.
Когда обращаться к врачу?
Кашель с мокротой, содержащей кровь, является симптомом, который не следует игнорировать. Он может указывать на наличие серьезных заболеваний и требует немедленного обращения к врачу. Важно понимать, что наличие крови в мокроте может быть связано с различными состояниями, от относительно безобидных до угрожающих жизни.
Если вы заметили, что ваша мокрота имеет кровянистый оттенок, важно обратить внимание на следующие факторы:
- Объем крови: Если количество крови в мокроте небольшое, это может быть менее тревожным, чем обильное кровотечение.
- Частота: Если кровь появляется регулярно или в течение нескольких дней, это серьезный повод для обращения к врачу.
- Сопутствующие симптомы: Обратите внимание на наличие других симптомов, таких как одышка, боль в груди, высокая температура, потеря веса или усталость. Эти признаки могут указывать на более серьезные заболевания.
Некоторые из заболеваний, которые могут вызывать кашель с кровью, включают:
- Бронхит: Воспаление бронхов может привести к повреждению сосудов и появлению крови в мокроте.
- Пневмония: Инфекция легких может вызывать воспаление и кровотечение.
- Туберкулез: Это серьезное инфекционное заболевание может проявляться кашлем с кровью.
- Рак легких: Он может быть причиной появления крови в мокроте, особенно у курильщиков или людей с длительной историей заболеваний легких.
- Эмболия легочной артерии: Закупорка легочной артерии может вызвать острое состояние и кашель с кровью.
Если вы испытываете кашель с мокротой, содержащей кровь, рекомендуется немедленно обратиться к врачу для диагностики и лечения. Врач может назначить ряд исследований, включая рентгенографию грудной клетки, компьютерную томографию, бронхоскопию или анализы крови, чтобы определить причину симптома.
Не стоит откладывать визит к специалисту, так как ранняя диагностика и лечение могут значительно повысить шансы на успешное выздоровление.
Методы исследования мокроты
Исследование мокроты является важным этапом в диагностике заболеваний дыхательной системы. Мокрота — это слизистое вещество, которое вырабатывается бронхами и легкими, и ее анализ может предоставить ценную информацию о состоянии органов дыхания. Существует несколько методов исследования мокроты, каждый из которых имеет свои особенности и цели.
1. Макроскопическое исследование
Первым этапом анализа мокроты является макроскопическое исследование, которое включает оценку цвета, консистенции, запаха и объема мокроты. Эти характеристики могут указывать на различные заболевания:
- Цвет: Прозрачная или белая мокрота может свидетельствовать о вирусной инфекции, тогда как желтая или зеленая может указывать на бактериальную инфекцию. Розовая или красная мокрота с примесью крови может быть признаком серьезных заболеваний, таких как туберкулез или рак легких.
- Консистенция: Вязкая мокрота может быть связана с хроническими заболеваниями, такими как бронхиальная астма или хронический бронхит.
- Запах: Неприятный запах может указывать на наличие гноя, что характерно для абсцессов легких или бронхоэктазов.
2. Микроскопическое исследование
Микроскопическое исследование мокроты позволяет выявить клеточный состав и наличие патогенных микроорганизмов. Для этого мокроту окрашивают специальными красителями и изучают под микроскопом. Важные аспекты, на которые обращают внимание:
- Клеточный состав: Присутствие эозинофилов может указывать на аллергические реакции или астму, а наличие нейтрофилов — на бактериальную инфекцию.
- Патогенные микроорганизмы: Микроскопия может помочь в выявлении грибков, бактерий и даже вирусов, что важно для выбора правильного лечения.
3. Бактериологическое исследование
Бактериологический анализ мокроты позволяет определить наличие и вид бактерий, вызывающих инфекцию. Для этого мокроту помещают на питательные среды, где происходит рост микроорганизмов. Этот метод помогает:
- Установить точный диагноз, выявив возбудителя инфекции.
- Определить чувствительность бактерий к антибиотикам, что позволяет выбрать наиболее эффективное лечение.
4. Биохимическое исследование
Биохимическое исследование мокроты может предоставить информацию о наличии определенных веществ, таких как белки, ферменты и другие метаболиты. Это может помочь в диагностике различных заболеваний, включая:
- Определение воспалительных процессов в легких.
- Выявление опухолевых маркеров, что может указывать на рак легких.
5. ПЦР-диагностика
Полимеразная цепная реакция (ПЦР) — это высокочувствительный метод, который позволяет выявить ДНК или РНК патогенов в мокроте. Этот метод особенно полезен для диагностики:
- Вирусных инфекций, таких как COVID-19.
- Туберкулеза и других инфекций, вызванных труднодиагностируемыми микроорганизмами.
Каждый из этих методов исследования мокроты играет важную роль в диагностике и лечении заболеваний дыхательной системы. Правильная интерпретация результатов анализа мокроты в сочетании с клиническими данными позволяет врачу установить точный диагноз и назначить эффективное лечение.
Психологические аспекты и влияние на качество жизни
Кашель с мокротой, содержащей кровь, может вызывать не только физический дискомфорт, но и значительное психологическое напряжение. Столкновение с таким симптомом часто приводит к страху и тревоге, что может негативно сказаться на общем состоянии здоровья пациента.
Первоначально, появление крови в мокроте может вызвать панику. Многие люди начинают беспокоиться о серьезных заболеваниях, таких как рак легких или туберкулез, что может привести к избыточной тревожности и стрессу. Эти эмоции могут усугубить общее состояние, так как стресс может влиять на иммунную систему и замедлять процесс выздоровления.
Кроме того, постоянный кашель с кровью может ограничивать физическую активность человека. Боязнь ухудшения состояния или обострения симптомов может привести к избеганию занятий, которые ранее приносили удовольствие. Это может вызвать чувство изоляции и депрессии, особенно если человек вынужден оставаться дома или ограничивать свои социальные контакты.
Важно отметить, что восприятие болезни и ее симптомов может варьироваться в зависимости от личных обстоятельств и предшествующего опыта. Люди, которые уже сталкивались с серьезными заболеваниями, могут реагировать на появление крови в мокроте более остро, чем те, кто не имел подобных проблем в прошлом. Это может привести к различным уровням стресса и тревоги.
Психологическая поддержка играет важную роль в процессе лечения. Консультации с психотерапевтом или участие в группах поддержки могут помочь пациентам справиться с тревогой и страхами, связанными с их состоянием. Обсуждение своих переживаний с близкими также может облегчить эмоциональное бремя.
Кроме того, важно помнить, что информация о состоянии здоровья может помочь снизить уровень тревожности. Понимание причин появления крови в мокроте и возможных методов лечения может дать пациенту чувство контроля над ситуацией и уменьшить страх перед неизвестностью.
Таким образом, психологические аспекты, связанные с кашлем с мокротой, содержащей кровь, имеют значительное влияние на качество жизни пациента. Эмоциональное состояние может как усугубить симптомы, так и замедлить процесс выздоровления, поэтому важно уделять внимание не только физическому, но и психическому здоровью.