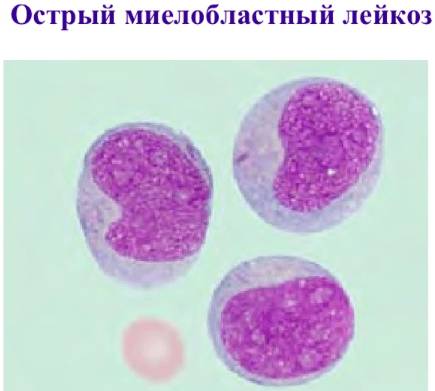
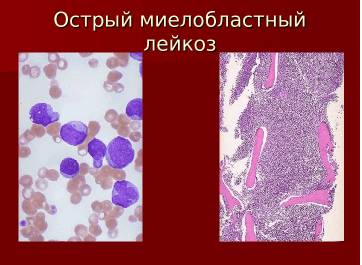
Острый миелобластный лейкоз (ОМЛ) — это агрессивное заболевание крови, характеризующееся неконтролируемым размножением миелобластов, что приводит к нарушению нормального кроветворения. В данной статье мы подробно рассмотрим ключевые аспекты, связанные с острым миелобластным лейкозом, включая группы риска, распространенность болезни, а также различные формы и этапы ее развития. Эта информация будет полезна как для медицинских специалистов, так и для широкой аудитории, стремящейся лучше понять данное заболевание и его влияние на здоровье.
Подробнее про болезнь
Заболевание возникает из-за изменений в бластах – незрелых клетках, которые становятся частью крови по мере созревания. В этот период организм испытывает дефицит зрелых клеток. Изменения в клетках необратимы и не поддаются медикаментозному контролю. В большинстве случаев острый миелобластный лейкоз приводит к летальному исходу.
Изменения затрагивают белые кровяные клетки – гранулоциты. Поэтому это заболевание часто называют «белокровием».
Тем не менее, цвет крови остается прежним.
Острый миелобластный лейкоз (ОМЛ) представляет собой агрессивное заболевание, требующее немедленного внимания. Врачи подчеркивают, что ранняя диагностика играет ключевую роль в успешном лечении. Симптомы, такие как усталость, частые инфекции и кровотечения, могут быть неспецифичными, что затрудняет своевременное выявление. Важно отметить, что ОМЛ чаще всего встречается у взрослых, но может развиваться и у детей. Лечение обычно включает химиотерапию, а в некоторых случаях – трансплантацию костного мозга. Специалисты акцентируют внимание на необходимости индивидуального подхода к каждому пациенту, так как прогноз зависит от множества факторов, включая возраст, общее состояние здоровья и генетические особенности заболевания. Регулярное наблюдение и поддержка со стороны медицинских работников также играют важную роль в процессе восстановления.

Группы риска и распространенность болезни
Острый миелобластный лейкоз (ОМЛ) составляет 15% всех случаев онкологических заболеваний кроветворной системы у детей. В возрасте до 14 лет заболеваемость составляет 0,5-0,8 случаев на 100 тысяч человек ежегодно. Наивысший уровень заболеваемости наблюдается у людей в возрасте от 40 до 45 лет. Среди всех пациентов с острым миелобластным лейкозом лишь 10% составляют дети, в то время как большинство заболевших — пожилые люди.
Причины возникновения ОМЛ часто остаются неизвестными. Однако существуют факторы, повышающие вероятность его развития. К ним относятся воздействие ионизирующего излучения и применение определенных лекарств. В группу риска попадают люди, члены семей которых уже страдали от миелобластного лейкоза.
Лейкоз также может развиваться на фоне некоторых заболеваний кроветворной системы, таких как миелодиспластический синдром.
Люди с анемией Фанкони и синдромом Дауна имеют повышенный риск развития ОМЛ.
Существует несколько подтипов миелобластного лейкоза, каждый из которых имеет свою частоту встречаемости:
- М0 – минимальная дифференцировка, встречается менее чем в 5% случаев.
- М1 – без созревания, наблюдается у 20% пациентов.
- М2 – с признаками созревания, встречается в 20-30% случаев.
- М3 – промиелоцитарный, диагностируется в 10-15% случаев.
- М4 – миеломоноцитарный, встречается в 20-25% случаев.
- М5 – острый моноцитарный, такой диагноз ставят в 5-10% случаев.
- М6 – острый эритроидный, его встречаемость составляет менее 5%.
- М7 – мегакариоцитарный, частота этого подтипа колеблется от 3 до 10%.
Наименее благоприятными считаются лейкозы М4 и М5.
| Параметр | Описание | Примечания |
|---|---|---|
| Определение | Острый миелобластный лейкоз (ОМЛ) — это злокачественное заболевание, характеризующееся неконтролируемым ростом миелобластов. | Один из видов острого лейкоза. |
| Симптомы | Усталость, анемия, частые инфекции, кровотечения, увеличение лимфатических узлов, боли в костях. | Симптомы могут варьироваться. |
| Диагностика | Анализ крови, костномозговая биопсия, цитогенетические исследования. | Важно для определения подтипа ОМЛ. |
| Лечение | Химиотерапия, таргетная терапия, трансплантация костного мозга. | Лечение зависит от подтипа и стадии. |
| Прогноз | Прогноз зависит от возраста, общего состояния пациента и подтипа ОМЛ. | Раннее выявление улучшает прогноз. |
Почему развивается этот вид?
ОМЛ развивается в результате дефекта в ДНК незрелых клеток костного мозга. Причины этой патологии до конца не установлены. Однако существуют факторы окружающей среды, способствующие её возникновению, такие как воздействие бензола и радиационное облучение.
Основным фактором, способствующим развитию ОМЛ, является хромосомная транслокация, известная как филадельфийская хромосома. В этом процессе определенные участки хромосом перемещаются, что приводит к образованию новой структуры ДНК.
В результате начинают формироваться копии аномальных клеток, и болезнь прогрессирует.
Рекомендуем ознакомиться с видео о данной болезни


Формы болезни
Злокачественные мутации могут происходить в клетках различных типов. В связи с этим выделяют несколько форм миелоидного лейкоза: миелобластный, монобластный и эритробластный. Разнообразие заболевания зависит от типа клетки, которая претерпела мутацию и стала лейкозной. Врачи обращают внимание на генетические изменения в опухолевых клетках. На основе этих данных устанавливается конкретная форма лейкоза.
Как она развивается?
Лейкоциты играют ключевую роль в борьбе с инфекциями в организме человека. При раке их количество увеличивается значительно быстрее обычного, что нарушает функционирование всего организма.
Наличие аномальных лейкоцитов в крови может привести к развитию лейкоза.
Существует два основных типа этой патологии:
- острый;
- хронический.
Миелоидные лейкозы не трансформируются из одной формы в другую.
Каждый тип имеет свои уникальные характеристики.
Острая форма болезни проходит через несколько этапов:
- Начальная. На этом этапе заболевание не проявляет себя. При анализах можно выявить изменения в крови на биохимическом уровне. Пациент может столкнуться с бактериальными инфекциями и обострениями хронических заболеваний.
- Развернутая. Начинают проявляться симптомы. Стадии обострения и ремиссии чередуются. Если пациент не выздоравливает, болезнь переходит в следующую стадию.
- Терминальная. На этом этапе нарушения в кроветворении становятся серьезными.
Заболевание может проявиться в любом возрасте, но особенно подвержены ему люди старше 55 лет. У детей миелобластный лейкоз встречается в 20% случаев.
Патология развивается медленно, поэтому на ранних стадиях симптомы могут отсутствовать. Часто диагноз устанавливается случайно во время планового анализа крови. Хронический миелобластный лейкоз проходит через три стадии:
- Доброкачественная. Этот этап может длиться несколько лет без симптомов, при этом уровень лейкоцитов постепенно увеличивается.
- Развернутая. На этом этапе у пациента начинают проявляться клинические симптомы, а количество лейкоцитов превышает норму.
- Терминальная. Больной ощущает резкое ухудшение состояния.
Хроническая форма чаще встречается у взрослых, однако и дети могут быть затронуты этой патологией, составляя 2% случаев.
Причины
Гематологи до сих пор не определили точные причины возникновения лейкозов. Однако выделяют факторы, негативно влияющие на функционирование костного мозга:
- радиационное облучение;
- влияние канцерогенных веществ;
- неблагоприятные экологические условия;
- вирусные инфекции;
- генетическая предрасположенность;
- вредные привычки;
- работа в условиях вредного производства;
- хромосомные аномалии;
- побочные эффекты химиотерапии, применяемой для лечения других онкологических заболеваний.
Эти факторы могут повышать вероятность развития лейкоза.
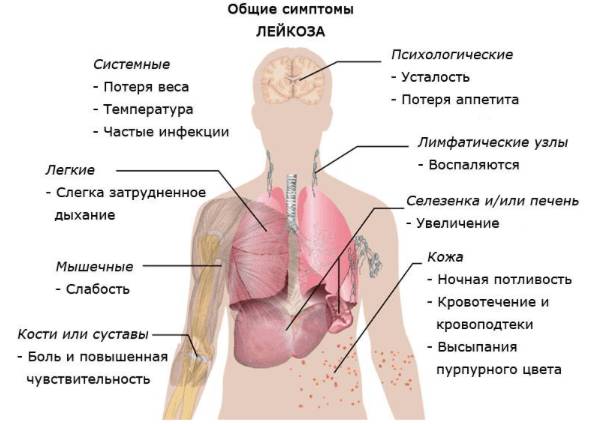
Симптомы
В Международной классификации болезней (МКБ) острый миелобластный лейкоз освещается через ряд положений. Документ подробно описывает клинические проявления и особенности течения заболевания, которые зависят от степени поражения различных органов. Болезнь негативно влияет на функционирование:
- печени;
- сердца;
- суставов и костей;
- лимфатических узлов;
- нервной системы.
Важно обратить внимание на симптомы как острого, так и хронического лейкоза.
Острая форма
При остром течении заболевания клетки лейкоцитов трансформируются и бесконтрольно размножаются. У пациента возникают определенные проявления. Главный признак острого миелобластного лейкоза – общее недомогание. К другим симптомам относятся:
- Бледность кожи, характерная для всех заболеваний кроветворной системы.
- Небольшое повышение температуры – от 37,1 до 38,0 градусов. Во время сна пациент может сильно потеть.
- На коже появляются мелкие красноватые пятна. Сыпь не вызывает зуда и дискомфорта.
- Одышка даже при минимальных физических усилиях.
- Боли в костях, особенно усиливающиеся при движении.
- Опухание и кровоточивость десен.
- Гематомы на коже. Сине-бордовые пятна могут появляться на любых участках тела.
- Частые болезни свидетельствуют о снижении иммунитета, что делает организм более уязвимым к инфекциям. При наличии таких симптомов врач может назначить анализ крови.
- Резкое снижение веса.
Эти проявления указывают на острую форму заболевания.
Хроническая
ХМЛ может не проявлять себя в течение первых месяцев и даже лет после начала заболевания. Организм пытается восстановить функции костного мозга, производя новые клетки вместо патологических гранулоцитов. Однако деление раковых клеток происходит быстрее, чем здоровых, и со временем болезнь начинает распространяться. На начальных этапах симптомы могут отсутствовать, но вскоре человек начинает испытывать усиливающиеся боли и общее недомогание.
На этом этапе обычно ставят диагноз хронический миелолейкоз. В медицине выделяют три стадии заболевания:
- Начальная стадия. Хроническая форма начинается с изменений всего лишь нескольких клеток. На этом этапе диагноз можно установить с помощью анализа крови.
- Акселерация (ускорение). На этой стадии симптомы лейкоза практически не проявляются. Пациент может быстро уставать и замечать небольшое повышение температуры. Количество патологических лейкоцитов увеличивается, а при детальном анализе крови выявляется рост базофилов, незрелых лейкоцитов и промиелоцитов.
- Терминальная стадия. Температура тела может достигать 40 градусов. Пациент испытывает сильные боли в суставах и постоянную слабость.
Оптимистичный прогноз возможен на ранних стадиях заболевания.
Диагностика
Для выявления миелобластного лейкоза необходимо провести тщательное обследование пациента в медицинском учреждении. Больной сдает анализы. Диагностика начинается с осмотра и сбора анамнеза.
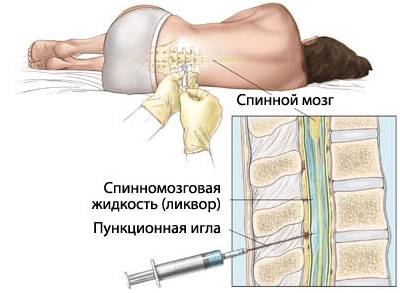
Пункция костного мозга
Костный мозг обязательно подлежит обследованию, даже если заболевание уже установлено. Это соответствует основному принципу онкологии: только анализ опухолевого субстрата позволяет установить точный диагноз.
На стадии проявления острого лейкоза (в первом остром периоде) наблюдается повышенная концентрация бластных клеток — свыше 60%. При этом сужается эритроцитарный росток и уменьшается количество мегакариоцитов.
Диагноз острого миелобластного лейкоза ставится при обнаружении в костном мозге не менее 20% бластных клеток.
Исследования крови
Картина крови при данном заболевании имеет свои особенности. Уровень лейкоцитов варьируется от 0,110^9/л до 1010^9/л. Низкие значения наблюдаются при монобластном лейкозе и остром эритромиелозе. Миелобластная форма характеризуется нормальным или умеренно повышенным количеством лейкоцитов. В периферической крови отсутствуют базофилы. Скорость оседания эритроцитов (СОЭ) повышена и составляет 15 мм/ч.
При миелобластном лейкозе преобладают бластные клетки. Также фиксируется значительное количество клеток зернистого ряда – до 1,5%. В анализах присутствуют зрелые моноциты и моноцитоидные клетки. У пациентов с лейкоцитозом общий анализ крови показывает сниженное количество эритроцитов.
Биохимический анализ крови при остром лейкозе позволяет оценить уровень общего белка, прямого и общего билирубина, креатинина, мочевины и альбумина.
Для первой атаки острой фазы характерны следующие показатели (пример анализа):
- общий белок – около 79 ммоль/л;
- общий билирубин – 14,5 ммоль/л (возможно увеличение до 17);
- прямой билирубин – 4,5 ммоль/л (может снизиться до 3,4);
- креатинин – примерно 110 мкмоль/л.
По результатам биохимического анализа отмечается повышенная активность ЛДГ и АСТ.
ЭКГ
При остром миелобластном лейкозе результаты эхокардиограммы выявляют локальные изменения в миокарде.
Анализы мочи
При остром лейкозе в анализе мочи значительных изменений не наблюдается. Врач может выявить гиперурикемию — повышенное содержание мочевой кислоты в крови. Остальные изменения становятся заметными только при поражении почек, что может привести к протеинурии — состоянию, при котором в моче содержится повышенное количество белка.
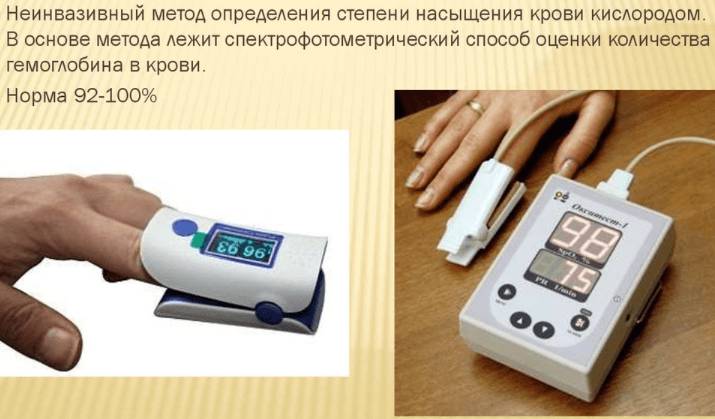
Пульсоксиметрия
При лейкозе крови может возникать одышка. Она может быть вызвана инфекциями, анемией, сердечной недостаточностью или легочными кровотечениями.
Для оценки насыщения гемоглобина кислородом пациенту проводят пульсоксиметрию.
УЗИ
Ультразвуковое исследование всех органов — важный этап для точной диагностики. На основе полученных данных оценивается состояние печени, почек, лимфатических узлов, желчного пузыря и селезенки. Для женщин дополнительно проводится УЗИ органов малого таза.
Другие способы
При подозрении на лейкоз крови пациентам назначают рентгенографию грудной клетки. Также выполняют коагулограмму для оценки свертываемости крови. Для исключения риска заражения ВИЧ проводят иммуноферментный анализ (ИФА).
Лечение
Пациентам с острым миелобластным лейкозом назначают курс химиотерапии, что помогает снизить выраженность симптомов.
Существуют также альтернативные методы терапии ОМЛ, включая хирургическое лечение, трансплантацию костного мозга и удаление селезенки.
Препараты
Пациентам с острым миелобластным лейкозом назначается полихимиотерапия для достижения ремиссии. Индукционная терапия помогает устранить негативные последствия опухолевых процессов. Интенсивная химиотерапия воздействует как на злокачественные, так и на здоровые клетки крови, что может вызывать побочные эффекты: усталость, тошноту, кровоточивость и повышенную восприимчивость к инфекциям.
Химиотерапия
В постремиссионной терапии многие протоколы включают два и более курса цитостатиков. По крайней мере один из курсов основан на высоких дозах цитозин-арабинозида. Этот препарат схож с естественными метаболитами и подавляет синтез элементов, отвечающих за передачу наследственной информации. К противопоказаниям относятся угнетение функции костного мозга, а также нарушения работы печени и почек. Стоимость препарата варьируется в зависимости от поставщика.
К дополнительным препаратам можно отнести:
Наиболее эффективными в лечении острого миелобластного лейкоза считаются протоколы, включающие три блока химиотерапии в постремиссионный период.
Можно ли излечить лейкоз крови с помощью химиотерапии? Да, это возможно при своевременной диагностике заболевания.
Поддерживающие препараты
Ключевым аспектом в терапии рака крови является лечение поражений центральной нервной системы. Пациентам вводят цитостатические препараты, иногда применяют системную высокодозную терапию, а в некоторых случаях используют краниальное облучение. Основным препаратом в этом случае является цитозин-арабинозид.
Другие препараты
Среди дополнительных средств, применяемых в индукционной терапии, помимо цитозин-арабинозида, есть и другие препараты. Поскольку химиотерапия снижает иммунный ответ организма на инфекции, пациентам назначают противогрибковые, антибактериальные и противовирусные средства.
Лечение в тяжелых случаях
Во время интенсивной химиотерапии при остром миелобластном лейкозе нарушается кроветворение. Поэтому большинству пациентов требуется переливание крови, включая эритроциты и тромбоциты. В тяжелых случаях, когда возникают инфекционные осложнения, пациентам могут переливать донорские лейкоциты.
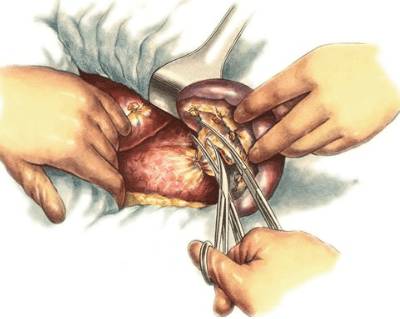
Хирургические методы
При лечении острого миелоидного лейкоза (ОМЛ) применяются хирургические методы, такие как удаление селезенки и трансплантация стволовых клеток. Каждый из этих подходов улучшает прогноз выздоровления.
Трансплантация стволовых клеток
В современной практике лечения ОМЛ некоторым пациентам предлагают трансплантацию стволовых клеток, которая делится на аллогенную и аутологичную. Аллогенная трансплантация, хотя и высокотоксична, демонстрирует высокую эффективность и показана пациентам с высоким риском. Аутологичная трансплантация менее значима для предотвращения рецидива заболевания.
Удаление селезенки
Удаление селезенки проводится редко и только при определенных показаниях. Эта операция назначается на терминальной стадии болезни. В процессе удаления селезенки также удаляются опухолевые клетки, что облегчает течение заболевания. После операции медикаментозная терапия становится более эффективной.
Другие методы
Среди дополнительных методов лечения выделяется радиохирургическое воздействие на опухолевые узлы. Это помогает устранить болевые ощущения, так как увеличенные лимфоузлы могут сжимать нервные окончания. Для разрушения раковых клеток применяется лучевая терапия, хотя она используется нечасто. Облучаются зоны скопления патологических клеток с помощью ионизирующей радиации, обычно направленной на лимфоузлы и окружающие ткани.
Другие методы лечения и помощи
Для улучшения состояния пациента применяются и другие методы:
- назначают дезинтоксикационные препараты;
- облучают область головного мозга для предотвращения неврологических расстройств;
- проводят витаминотерапию.
Эти меры способствуют улучшению самочувствия пациента.
Длительность курса
Основным методом лечения острого миелоидного лейкоза (ОМЛ) является химиотерапия. Этот подход помогает устранить злокачественные клетки в организме. Лечение делится на два этапа. Первый этап направлен на уничтожение аномальных клеток, а второй — на предотвращение рецидива болезни. Процесс терапии может длиться до двух лет.
Прогноз и выживаемость
Прогноз развития заболевания зависит от нескольких факторов:
- возраст пациента (старше 60 лет);
- наличие другого типа онкологического заболевания;
- наличие генетических мутаций в клетках;
- повышенный уровень лейкоцитов на момент диагностики;
- необходимость в проведении двух и более курсов химиотерапии.
Эффективность лечения во многом зависит от возраста пациента.
Прогноз выживаемости при остром миелобластном лейкозе у взрослых следующий:
- У пожилых людей пятилетняя выживаемость составляет 25%.
- Для пациентов в возрасте 45 лет этот показатель достигает 50%, иногда возможен полный выздоровление.
- У людей старше 65 лет пятилетняя выживаемость составляет 12%.
- Молодые пациенты имеют более высокие шансы на полное излечение.
На прогноз также влияет стадия заболевания на момент диагностики. При хроническом миелобластном лейкозе пятилетняя выживаемость составляет 90%.
Если терапия оказывается неэффективной, может быть рекомендована пересадка стволовых клеток, что может увеличить продолжительность жизни пациентов на 10-15 лет.
При поздней диагностике лейкоза прогноз может быть неблагоприятным.
Вывод
Лейкоз — это заболевание, поражающее систему кроветворения. При его прогрессировании нарушаются функции внутренних органов. Для лечения используются медикаменты, а в некоторых случаях требуется хирургическое вмешательство. Прогноз на жизнь и возможность полного выздоровления зависят от возраста пациента и стадии заболевания.
Профилактика заболевания
Профилактика острого миелобластного лейкоза (ОМЛ) представляет собой сложную задачу, так как точные причины возникновения этого заболевания до конца не изучены. Однако существуют некоторые рекомендации и меры, которые могут помочь снизить риск развития ОМЛ.
Избегание канцерогенов: Одним из основных факторов риска для развития лейкозов, включая ОМЛ, являются канцерогенные вещества. Это могут быть химические соединения, такие как бензол, формальдегид и некоторые пестициды. Людям, работающим в условиях повышенного риска (например, в химической промышленности), рекомендуется использовать средства индивидуальной защиты и соблюдать правила безопасности.
Здоровый образ жизни: Поддержание общего здоровья организма может помочь снизить риск развития различных заболеваний, включая рак. Это включает в себя сбалансированное питание, регулярные физические нагрузки, отказ от курения и ограничение потребления алкоголя. Правильное питание, богатое витаминами и минералами, может поддерживать иммунную систему и общее состояние здоровья.
Регулярные медицинские осмотры: Профилактические медицинские осмотры и анализы могут помочь в раннем выявлении заболеваний. Люди, находящиеся в группе риска, должны проходить регулярные обследования и следить за состоянием своего здоровья. Это особенно важно для тех, кто имеет семейную историю рака или других заболеваний крови.
Иммунизация: Некоторые вирусные инфекции могут повышать риск развития лейкозов. Вакцинация против вирусов, таких как вирус Эпштейна-Барра и вирус гепатита B, может помочь снизить этот риск. Обсуждение вопросов вакцинации с врачом может быть полезным для определения необходимых прививок.
Избегание радиационного облучения: Избыток радиации, как и воздействие некоторых химических веществ, может увеличить риск развития лейкозов. Поэтому важно минимизировать воздействие радиации, особенно в медицинских учреждениях, где проводятся рентгенографические исследования или другие процедуры, связанные с облучением.
Психоэмоциональное здоровье: Стресс и эмоциональные расстройства могут негативно сказаться на иммунной системе. Практики, направленные на снижение стресса, такие как медитация, йога и занятия спортом, могут помочь поддерживать психоэмоциональное здоровье и, как следствие, общее состояние организма.
Хотя полностью предотвратить острый миелобластный лейкоз невозможно, соблюдение этих рекомендаций может помочь снизить риск его развития и поддерживать здоровье на высоком уровне. Важно помнить, что при появлении любых настораживающих симптомов следует незамедлительно обращаться к врачу для диагностики и получения необходимой помощи.
Психологическая поддержка пациентов
Острый миелобластный лейкоз (ОМЛ) — это серьезное заболевание, которое требует не только медицинского, но и психологического вмешательства. Психологическая поддержка пациентов с ОМЛ играет важную роль в процессе лечения и восстановления, так как болезнь может вызывать сильный стресс, тревогу и депрессию.
Первоначально диагноз ОМЛ может стать шоком для пациента и его близких. Важно, чтобы они получили информацию о заболевании, его лечении и прогнозе. Психологическая поддержка начинается с предоставления четкой и доступной информации о том, что такое острый миелобластный лейкоз, как он развивается и какие методы лечения существуют. Это помогает снизить уровень неопределенности и страха.
Психологи и психотерапевты, работающие с пациентами, могут использовать различные методы, такие как когнитивно-поведенческая терапия, арт-терапия и групповые занятия. Эти подходы помогают пациентам справляться с эмоциональными трудностями, связанными с болезнью. Когнитивно-поведенческая терапия, например, позволяет изменить негативные мысли и установки, которые могут усугублять состояние пациента.
Группы поддержки также играют важную роль в психологической помощи. Общение с другими людьми, которые сталкиваются с аналогичными проблемами, может быть очень полезным. Пациенты могут делиться своими переживаниями, получать советы и поддержку от тех, кто понимает их ситуацию. Это создает чувство общности и уменьшает чувство изоляции.
Кроме того, важно учитывать и потребности близких пациентов. Заболевание может оказывать значительное влияние на семью, и поддержка для них также необходима. Психологическая помощь может включать консультации для членов семьи, чтобы они могли лучше понять, как поддержать своего близкого человека и справиться с собственными эмоциями.
Не менее важным аспектом является работа с медицинским персоналом. Врачи и медсестры должны быть обучены распознавать признаки эмоционального стресса у пациентов и направлять их к психологам при необходимости. Создание атмосферы доверия и поддержки в медицинском учреждении способствует более эффективному лечению и улучшению качества жизни пациентов.
В заключение, психологическая поддержка пациентов с острым миелобластным лейкозом является неотъемлемой частью комплексного подхода к лечению. Она помогает справиться с эмоциональными и психологическими трудностями, улучшает качество жизни и способствует более успешному восстановлению.
Исследования и новые методы лечения
Острый миелобластный лейкоз (ОМЛ) представляет собой агрессивное заболевание, требующее постоянного научного внимания и разработки новых методов лечения. В последние годы в области онкологии было проведено множество исследований, направленных на улучшение результатов терапии и повышение выживаемости пациентов.
Одним из наиболее перспективных направлений является использование таргетной терапии, которая нацелена на специфические молекулы или пути, участвующие в патогенезе заболевания. Например, в случае с мутацией гена FLT3, которая встречается у значительной части пациентов с ОМЛ, были разработаны ингибиторы FLT3, такие как гефитиниб и гозерелиниб. Эти препараты продемонстрировали обнадеживающие результаты в клинических испытаниях, улучшая выживаемость и снижая риск рецидива.
Другим важным направлением является иммунотерапия, которая использует собственные механизмы иммунной системы для борьбы с раковыми клетками. Применение моноклональных антител, таких как индикумаб, и CAR-T клеточной терапии, которая включает модификацию Т-клеток пациента для распознавания и уничтожения миелобластов, показали многообещающие результаты в клинических испытаниях.
Кроме того, исследуются новые комбинации химиотерапевтических препаратов, которые могут повысить эффективность лечения. Например, комбинация цитарабина с другими агентами, такими как даунорубицин или идорабицин, продолжает оставаться стандартом лечения, однако новые схемы, включающие дополнительные препараты, могут улучшить исходы для пациентов с высокими рисками рецидива.
Также стоит отметить важность персонализированного подхода к лечению. Генетическое тестирование опухолей позволяет определить специфические мутации и адаптировать терапию в соответствии с индивидуальными характеристиками пациента. Это может значительно повысить эффективность лечения и снизить токсичность.
Наконец, клинические испытания продолжают играть ключевую роль в разработке новых методов лечения. Участие пациентов в таких испытаниях не только предоставляет доступ к новейшим терапиям, но и способствует научному прогрессу в понимании заболевания и его лечения. Важно, чтобы пациенты и их семьи были осведомлены о возможностях участия в клинических испытаниях и обсуждали их с лечащими врачами.
Таким образом, исследования в области острого миелобластного лейкоза активно продолжаются, и новые методы лечения, основанные на современных научных достижениях, открывают новые горизонты для повышения выживаемости и улучшения качества жизни пациентов.