Лейкопения — это состояние, характеризующееся снижением уровня лейкоцитов в крови, что может существенно повлиять на иммунную систему и общее состояние здоровья человека. В данной статье мы подробно рассмотрим виды лейкопении, ее распространенность, классификации, причины возникновения, симптомы, методы диагностики, а также подходы к лечению и профилактическим мерам. Понимание этих аспектов поможет читателям осознать важность своевременной диагностики и адекватного лечения, что в свою очередь может предотвратить серьезные осложнения и улучшить качество жизни.
Виды
Существует несколько типов лейкопении:
Физиологическая
Это временное изменение в работе кроветворной системы, возникающее из-за перераспределения лейкоцитов в определенные участки сосудистой системы.
Патологическая
Этот тип лейкопении проявляется как симптом других заболеваний и характеризуется устойчивым снижением уровня лейкоцитов, иногда до значений ниже 0,5 * 10^9 в 1 литре, что называется агранулоцитозом.
Патологический процесс может происходить через три основных механизма:
- угнетение лейкопоэза — процесса, отвечающего за образование белых кровяных клеток в костном мозге;
- повышенная гибель лейкоцитов в кроветворных органах или в периферической крови под воздействием ионизирующего излучения, антител или токсичных веществ;
- нарушение циркуляции и распределения лейкоцитов в кровеносной системе.
При лейкопении чаще всего наблюдается снижение уровня нейтрофилов (нейтропения), которые составляют около 75% от общего числа лейкоцитов. Однако могут также затрагиваться и менее распространенные типы клеток, такие как эозинофилы, моноциты и другие.
Такую лейкопению называют относительной, так как общая концентрация белых кровяных клеток зачастую остается в пределах нормы.
Лейкопения, характеризующаяся снижением уровня лейкоцитов в крови, вызывает у врачей значительное беспокойство. Специалисты отмечают, что это состояние может быть следствием различных факторов, включая инфекции, аутоиммунные заболевания и побочные эффекты от некоторых лекарств. Врачи подчеркивают важность своевременной диагностики, так как лейкопения может привести к повышенной восприимчивости к инфекциям. Лечение зависит от причины, вызвавшей снижение лейкоцитов, и может включать как медикаментозную терапию, так и изменение образа жизни. Важно, чтобы пациенты следили за своим состоянием и регулярно проходили обследования, чтобы предотвратить возможные осложнения. В целом, лейкопения требует комплексного подхода и внимательного отношения со стороны медицинских работников.

Распространенность
Частота тяжелых случаев лейкопении составляет около 1 случая на 100 тысяч человек. При врожденной форме этот показатель достигает примерно 1 случая на 300 тысяч населения.
Медикаментозная форма заболевания встречается у женщин в два раза чаще, чем у мужчин.
| Параметр | Описание | Причины возникновения |
|---|---|---|
| Определение | Лейкопения — это снижение уровня лейкоцитов в крови ниже нормы. | Инфекции, аутоиммунные заболевания, лекарства |
| Нормальные значения | Уровень лейкоцитов: 4,0 – 10,0 x 10^9/л | |
| Симптомы | Частые инфекции, усталость, бледность, повышенная температура | |
| Диагностика | Общий анализ крови, анализ на инфекционные заболевания | |
| Лечение | Устранение причины, поддерживающая терапия, препараты для стимуляции | |
| Профилактика | Здоровый образ жизни, избегание инфекций, регулярные медицинские осмотры |
Классификация

По этиологии
Врожденная
Болезнь Костманна
Отличается снижением количества нейтрофилов и увеличением других типов лейкоцитов.
Синдром Генслера
Является доброкачественной формой нейтропении, проявляющейся циклическими колебаниями уровня лейкоцитов.
Синдром «ленивых» лейкоцитов Миллера
Характеризуется нарушением миграции нейтрофилов из красного костного мозга в кровеносную систему и другими проявлениями.

Приобретенная
Миелотоксическая
Возникает из-за внутренних и внешних патогенных факторов, которые повреждают красный костный мозг.
Аутоимунная
Развивается в результате разрушения лейкоцитов под воздействием антигранулоцитных антител.
Медикаментозная ( гаптеновая) связана с повреждением лейкоцитов из-за действия лекарств.
Идиопатическая форма имеет неясную причину, а также существуют другие виды.
По клиническому течению
Острая лейкопения
Длится до 3 месяцев.
Хроническая
Продолжается более 3 месяцев.
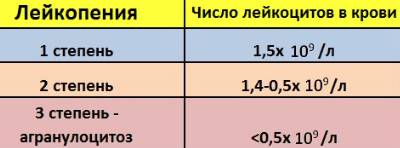
По степени тяжести
Легкая степень лейкопении
Уровень лейкоцитов составляет от 1 до 2 × 109 в одном литре крови.
Средняя степень
Показатель лейкоцитов варьируется от 0,5 до 1 × 109 в литре крови.
Тяжелая степень
Количество лейкоцитов ниже 0,5 × 109 в одном литре крови.
Причины
Лейкопения может быть первичным патологическим процессом (первичная лейкопения) или следствием различных состояний, влияющих на кроветворение (вторичная лейкопения).
Наследственная форма заболевания вызвана генетическим дефектом, который передается преимущественно по аутосомно-рецессивному типу. Это делает врожденную лейкопению спорадическим (единичным, случайным) заболеванием. Такие случаи встречаются крайне редко и часто сопровождаются другими врожденными аномалиями.
Некоторые синдромы, связанные с этой формой, имеют высокую летальность.
К причинам приобретенных форм лейкопении относятся:
- Токсическое воздействие от химиотерапии при онкологических заболеваниях;
- Опухолевые процессы в костном мозге, где происходит кроветворение;
- Недостаток витаминов группы В, фолиевой кислоты и меди;
- Аутоиммунные расстройства;
- Инфекционные заболевания (например, цитомегаловирус, вирусы краснухи, Эпштейна-Барра, гепатит, СПИД);
- Некоторые формы туберкулеза;
- Определенные медикаменты (например, ртутные диуретики, нестероидные противовоспалительные средства, антидепрессанты, антитиреоидные и антигистаминные препараты);
- Длительное воздействие токсических и химических веществ (например, бензола, пестицидов).
Симптомы
Специфические клинические проявления лейкопении не наблюдаются. Патологические изменения в организме возникают из-за воздействия инфекционных агентов. При незначительном снижении уровня лейкоцитов пациент обычно не испытывает жалоб.
Однако значительное уменьшение их количества может привести к серьезным осложнениям, проявляющимся в виде различных инфекционных заболеваний.
К основным симптомам на ранних этапах болезни относятся:
- Лихорадка 37-39 °C, часто затяжная, связанная с развитием инфекционного процесса;
- Чувство слабости и повышенная утомляемость;
- Кровоточивость десен;
- Язвенные стоматиты в полости рта;
- Увеличение и болезненность лимфатических узлов;
- Отечность слизистой оболочки рта;
- Диарея, метеоризм и боли в области живота;
- Бледность кожных покровов;
- Грибковые и другие инфекционные осложнения, такие как рецидивирующая пиодермия, фурункулы, карбункулы, молочница;
- Развитие ангин и пневмоний.
Диагностика
При подозрении на лейкоцитарную недостаточность первым шагом в диагностике является общий анализ крови.
В этом анализе обращают внимание на уровень лейкоцитов, соотношение различных типов белых кровяных клеток и другие гематологические параметры. Аномалии в числе форменных элементов крови, таких как анемия или тромбоцитопения, могут указывать на опухолевые процессы в системе крови. Обычно не ограничиваются одним анализом и проводят повторные исследования при обнаружении отклонений.
Если результаты недостаточны для окончательной диагностики, то осуществляют исследование пунктата костного мозга, который чаще всего берут из грудины. К дополнительным методам диагностики относятся биохимический анализ крови, выявление антител к лейкоцитам, маркеров вирусных гепатитов, УЗИ органов брюшной полости и рентгенологические исследования.
Эти процедуры могут быть необходимы для более точного определения причин заболевания.
Лечение
При тяжелой форме лейкопении необходима госпитализация пациента в отдельную палату с асептическими условиями.
Лечение основной причины (этиопатогенетическая терапия) направлено на воздействие на патологический процесс, вызывающий заболевание.
- При аутоиммунной лейкопении требуется иммуносупрессивная терапия, подавляющая выработку антител к лейкоцитам. Используются препараты, такие как Метотрексат, Азатиоприн и Циклоспорин.
- Если лейкопения вызвана медикаментами, необходимо прекратить их прием.
- При лейкопении, связанной с нехваткой витаминов, обычно назначают Фолиевую кислоту и Лейковарин.
- Исключается воздействие ионизирующего излучения, если оно могло стать причиной состояния.
В качестве дополнительных средств применяются Пентоксил, Лейкоген и Метилурацил.
Эти препараты положительно влияют на обмен веществ, способствуют восстановлению клеток и ускоряют образование новых лейкоцитов.
Терапия бактериальных, грибковых и вирусных заболеваний
Для предотвращения инфекционных осложнений рекомендуется деконтаминация кишечника, так как пищеварительный тракт может стать основным источником бактериальной инфекции. В этом случае применяются антибактериальные средства из группы фторхинолонов, такие как ципрофлоксацин и сульфаметоксазол.
При серьезных инфекционных осложнениях, например, сепсисе, лечение следует начинать с антибактериальных препаратов широкого спектра действия, таких как цефепим, ципрофлоксацин и тиенам. Затем необходимо идентифицировать возбудителя и оценить его чувствительность к антибиотикам для корректировки терапии с использованием более специфичных препаратов, таких как оксациллин, рифампицин, гентамицин и ампициллин.
При добавлении грибковой инфекции применяются флуконазол и каспофунгин, а в случае вирусных заболеваний – противовирусные средства, такие как виферон, интерферон, занамивир и ацикловир.
Препараты, стимулирующие лейкопоэз
Колониестимулирующие факторы — это вещества, которые ускоряют образование лейкоцитов в красном костном мозге. Их применение оправдано при лейкопениях, возникающих из-за терапии цитостатиками и радиационного лечения онкологических заболеваний. В таких случаях эти препараты помогают предотвратить развитие лейкопении, уменьшая тяжесть и продолжительность заболевания. Однако их не следует использовать в случае лекарственной формы.
Препараты:
Аналоги:
Кортикостероиды
Глюкокортикостероидные (гормональные) средства эффективны при аутоиммунных заболеваниях. Они снижают выработку антител и усиливают созревание гранулоцитов (нейтрофилов).
Это восстанавливает нормальную функцию костного мозга. Обычно через две недели после начала лечения уровень лейкоцитов возвращается к норме, после чего дозировка препаратов постепенно уменьшается.
Важно отметить, что при язвенно-некротических осложнениях гормональные препараты следует применять с осторожностью. В случаях миелотоксических агранулоцитозов использование стероидов противопоказано.
Препараты:
Деинтоксикация
Меры, направленные на удаление токсинов из организма, образующихся в процессе жизнедеятельности и распада инфекционных агентов.
Для этого используются энтеросорбенты и инфузионные растворы (гемодез, реополиглюкин, раствор Рингера). Эти препараты улучшают реологические характеристики крови, а в сочетании с диуретиками (маннитол, лазикс) способствуют более быстрому диурезу и выведению токсичных веществ из организма.
Переливание лейкоцитарной массы
Применяется в ограниченных случаях при продолжительной и тяжелой нейтропении, часто сопровождающейся гипоплазией костного мозга.
Используется как крайняя мера для повышения уровня лейкоцитов, так как может вызывать осложнения и побочные эффекты.
Гепатопротекторы
При нейтропении, сопровождающейся повреждением печени, необходимо использовать гепатопротекторы. Эти препараты помогают восстановить клетки печени и нормализовать её функции.
Средства:
Народные средства
В народной медицине существует множество рецептов для восстановления нормальных показателей крови. Однако их следует использовать только как дополнение к основному лечению и обязательно после консультации с врачом.
- Настой горькой полыни. Для его приготовления потребуется 0,5 литра кипятка и 3 столовые ложки измельченной полыни. Принимать настой следует перед едой трижды в день.
- Смесь из спорыша (4 части), пустырника (3 части) и полевого хвоща (6 частей). Эту смесь добавляют в пищу по полчайной ложки.
- Сок незрелой фасоли. Рекомендуется употреблять его четыре раза в день, разводя одну чайную ложку с небольшим количеством воды.
- Овсяной отвар. Для его приготовления залейте 50 г овса половиной литра теплой воды и варите на небольшом огне в течение 15 минут. После настаивания пейте по 100 мл трижды в день.
- Настой из смеси полыни и прополиса помогает нормализовать кроветворение. Для его приготовления 2 столовые ложки сухой травы заливают 500 мл кипятка и настаивают не менее двух часов. Принимать по стакану за полчаса до еды, добавляя перед употреблением около 20 капель прополиса.
- Свекольный квас. Для его приготовления половину банки заполняют очищенной свеклой, заливают водой, добавляют соль и мед в пропорции 1 столовая ложка на 1 литр воды. Затем банку закрывают и оставляют в тепле на три дня. Готовый напиток процеживают и употребляют как обычный квас.
- Алоэ с медом. Для этого рецепта понадобятся листья алоэ с молодого растения, которое не поливали в течение недели. Затем листья помещают в холодильник на два дня, после чего измельчают в кашицу и смешивают с медом в соотношении 2 к 1. Полученную массу настаивают на водяной бане и принимают по 1 столовой ложке трижды в день в течение длительного времени.
- Мумиё. Эффект от применения наблюдается после месячного курса. Таблетки с мумие принимают по определенной схеме, начиная с суточной дозы 0,2 г, разбивая её на несколько приемов. Каждые десять дней дозу увеличивают на 0,1 г.
Диета
Не стоит недооценивать значение правильного питания и сбалансированного рациона в комплексном лечении заболевания.
Рацион при лейкопении должен включать следующие продукты:
- нежирные диетические сорта мяса (индейка, кролик);
- морепродукты;
- зелень, шпинат, спаржу;
- овощи и фрукты;
- брюссельскую капусту, брокколи;
- рыбу;
- молочные и кисломолочные изделия;
- бобовые;
- тыкву, свеклу.
Рекомендуется ограничить потребление животных жиров и печени. Для приготовления пищи лучше использовать растительное масло.
Существуют определенные нормы питания:
- Соотношение углеводов, белков и жиров — 3:1,5:1;
- Энергетическая ценность суточного рациона составляет около 3000 ккал;
- Частота приемов пищи — не менее 5 раз в день.
Конкретные рекомендации по диете может дать только лечащий врач, учитывая форму заболевания, индивидуальные особенности и степень тяжести состояния.
Лейкопения у детей
У детей лейкопению можно заподозрить по следующим симптомам:
- Частые заболевания по сравнению с другими детьми;
- Головные боли;
- Вялость или повышенная тревожность;
- Увеличение лимфатических узлов и селезенки;
- Появление трудно поддающихся лечению парадонтитов;
- Замедленный рост и набор веса.
Нормальные показатели лейкоцитов у детей зависят от возраста. Снижение их абсолютного числа более чем на треть от возрастных норм считается клинически значимым.
Наиболее распространенные причины лейкопении у детей — инфекционные заболевания, такие как:
- Корь;
- Эпидемический паротит;
- Краснуха.
Основной характеристикой нейтропений в детском возрасте является выраженная клиническая симптоматика, быстрое развитие инфекционных процессов и редкое появление вялотекущих форм. Нейтропения может сочетаться с другими нарушениями в системе кроветворения, что требует проведения широкого спектра диагностических мероприятий для точного определения диагноза.
Принципы лечения лейкопений у детей аналогичны таковым у взрослых, однако необходимо учитывать возрастные особенности при назначении медикаментов.
Временная или транзиторная лейкопения может наблюдаться у детей младшего возраста из-за воздействия материнских антител. Это состояние не требует лечения и обычно проходит самостоятельно к четырем годам.
Профилактические меры
Снизить риск развития лейкопении можно, следуя этим рекомендациям:
- Ограничьте воздействие радиации;
- Используйте гормональные, психотропные и антибактериальные препараты только по назначению врача. Избегайте длительного применения без контроля специалиста;
- Не прибегайте к диетам, исключающим определенные продукты, так как это может вызвать дефицит витаминов и микроэлементов;
- Соблюдайте личную гигиену, чтобы снизить риск инфекционных заболеваний.
Возможные осложнения
Главным последствием лейкопении является снижение активности иммунной системы. В тяжелых случаях это может привести к опасным инфекционным осложнениям, таким как некроз кишечника, сепсис и тяжелая пневмония.
Увеличивается вероятность инфекционных заболеваний, а также риск заражения ВИЧ и развития онкологии.
Прогноз
Прогноз по данному заболеванию в целом положительный. Лечение обычно занимает около месяца, но многое зависит от конкретной формы болезни. Наибольшую угрозу представляет медикаментозная форма, при которой уровень смертности может достигать 60%. Однако даже при других формах заболевания не следует игнорировать лечение, так как это может привести к серьезным осложнениям и негативным последствиям.
Лейкопения и беременность
Лейкопения – это состояние, характеризующееся снижением уровня лейкоцитов (белых кровяных клеток) в крови. Уровень лейкоцитов играет важную роль в поддержании иммунной системы, и его снижение может привести к повышенной восприимчивости к инфекциям. Беременность – это особый период в жизни женщины, когда происходят значительные изменения в организме, включая изменения в составе крови и иммунной системе.
Во время беременности уровень лейкоцитов может варьироваться, и в некоторых случаях может наблюдаться лейкопения. Это состояние может быть вызвано различными факторами, включая физиологические изменения, гормональные колебания и влияние растущего плода на организм матери. Важно отметить, что не всегда лейкопения является признаком патологии; иногда это может быть нормальным вариантом для беременных женщин.
Существует несколько причин, по которым может развиться лейкопения у беременных:
- Физиологические изменения: Во время беременности объем крови увеличивается, что может привести к разбавлению лейкоцитов и, как следствие, к снижению их концентрации.
- Гормональные изменения: Изменения в уровне гормонов, таких как прогестерон и эстроген, могут влиять на выработку лейкоцитов.
- Питание: Неправильное или недостаточное питание может привести к дефициту витаминов и минералов, необходимых для нормального кроветворения, что может способствовать развитию лейкопении.
- Инфекции: Некоторые инфекции могут вызывать временное снижение уровня лейкоцитов, что также может наблюдаться у беременных женщин.
Лейкопения может быть опасной для беременных, так как сниженный уровень лейкоцитов увеличивает риск инфекционных заболеваний. Это может негативно сказаться как на здоровье матери, так и на развитии плода. Поэтому важно регулярно проходить медицинские обследования и контролировать уровень лейкоцитов в крови.
Если у беременной женщины диагностирована лейкопения, врач может рекомендовать дополнительные исследования для выявления причины этого состояния. В зависимости от причины могут быть предложены различные методы лечения или коррекции состояния, включая изменения в диете, прием витаминов или, в некоторых случаях, медикаментозное лечение.
Важно, чтобы беременные женщины обращали внимание на свое здоровье и сообщали врачу о любых изменениях в состоянии, включая симптомы, такие как частые инфекции, усталость или слабость. Регулярные медицинские осмотры помогут своевременно выявить и устранить возможные проблемы, связанные с лейкопенией и другими состояниями, которые могут возникнуть во время беременности.
Психологические аспекты лейкопении
Лейкопения, характеризующаяся снижением уровня лейкоцитов в крови, может оказывать значительное влияние не только на физическое здоровье пациента, но и на его психологическое состояние. Понимание этих психологических аспектов является важной частью комплексного подхода к лечению и поддержке людей, страдающих от этого заболевания.
Одним из основных психологических последствий лейкопении является чувство тревоги. Пациенты могут испытывать страх перед инфекциями, так как низкий уровень лейкоцитов делает их более уязвимыми к различным заболеваниям. Это может привести к постоянному состоянию беспокойства, когда человек начинает избегать общественных мест, ограничивать свои социальные контакты и проявлять излишнюю осторожность в повседневной жизни.
Кроме того, лейкопения может вызывать депрессию. Постоянные медицинские обследования, необходимость принимать лекарства и ограничения в образе жизни могут вызывать у пациента чувство безысходности и подавленности. Депрессивные состояния могут усугубляться физическими симптомами, такими как усталость и слабость, что дополнительно снижает качество жизни.
Социальная изоляция также является важным аспектом, который может возникнуть у людей с лейкопенией. Из-за страха перед инфекциями и необходимости соблюдать предосторожности, пациенты могут начать избегать общения с друзьями и семьей. Это может привести к ухудшению социальных связей и потере поддержки, что, в свою очередь, может усугубить психологическое состояние.
Важно отметить, что поддержка со стороны близких и профессионалов в области психического здоровья может сыграть ключевую роль в преодолении этих трудностей. Психотерапия, группы поддержки и открытое обсуждение своих страхов и переживаний могут помочь пациентам справиться с психологическими аспектами лейкопении. Также полезно развивать навыки управления стрессом и находить способы поддерживать активный образ жизни в рамках возможного.
В заключение, лейкопения — это не только медицинская проблема, но и серьезный вызов для психического здоровья. Понимание и внимание к психологическим аспектам этого состояния могут значительно улучшить качество жизни пациентов и помочь им справиться с возникающими трудностями.
Исследования и новые методы лечения
Лейкопения, характеризующаяся снижением уровня лейкоцитов в крови, является важной проблемой в области медицины, так как может привести к повышенной восприимчивости к инфекциям и другим осложнениям. В последние годы было проведено множество исследований, направленных на изучение причин, механизмов и методов лечения этого состояния.
Одним из основных направлений исследований является выявление причин лейкопении. Ученые активно изучают генетические и экологические факторы, которые могут способствовать развитию этого заболевания. Например, некоторые исследования показывают, что определенные мутации в генах, отвечающих за выработку лейкоцитов, могут приводить к снижению их уровня. Также исследуются влияние вирусных инфекций, таких как ВИЧ и гепатит, на уровень лейкоцитов.
В области лечения лейкопении активно разрабатываются новые подходы. Одним из перспективных методов является использование факторов роста, таких как гранулоцитарный колониестимулирующий фактор (G-CSF), который стимулирует выработку лейкоцитов в костном мозге. Клинические испытания показывают, что применение G-CSF может значительно повысить уровень лейкоцитов у пациентов с лейкопенией, вызванной химиотерапией или другими факторами.
Кроме того, исследуются и другие препараты, которые могут помочь в лечении лейкопении. Например, некоторые исследования показывают, что использование иммуностимуляторов, таких как интерфероны, может способствовать увеличению уровня лейкоцитов. Однако эти методы требуют дальнейших клинических испытаний для подтверждения их эффективности и безопасности.
Также важным аспектом является разработка индивидуализированных подходов к лечению. Учитывая, что лейкопения может быть вызвана различными факторами, персонализированная терапия, основанная на анализе генетических и биохимических маркеров, может стать ключом к успешному лечению. Исследования в этой области активно продолжаются, и уже сейчас наблюдаются обнадеживающие результаты.
Наконец, важным направлением является профилактика лейкопении. Ученые работают над созданием рекомендаций по образу жизни и питанию, которые могут помочь снизить риск развития этого состояния. Например, исследования показывают, что сбалансированное питание, богатое витаминами и минералами, может поддерживать нормальный уровень лейкоцитов.
Таким образом, исследования в области лейкопении продолжают развиваться, открывая новые горизонты для диагностики и лечения этого состояния. С каждым годом появляются новые методы и подходы, которые могут значительно улучшить качество жизни пациентов и снизить риск осложнений.