Сублейкемический миелоз — это редкое, но серьезное заболевание, относящееся к группе миелопролиферативных расстройств, которое требует внимательного изучения и понимания. В данной статье мы подробно рассмотрим основные особенности сублейкемического миелоза, его фазы развития, характерные симптомы, а также хроническую форму болезни. Кроме того, мы обсудим доступные методы лечения, возможные осложнения и способы профилактики этого заболевания. Знание этих аспектов поможет пациентам и их близким лучше ориентироваться в ситуации, а также своевременно обращаться за медицинской помощью.
Что это такое и на какие органы распространяется?
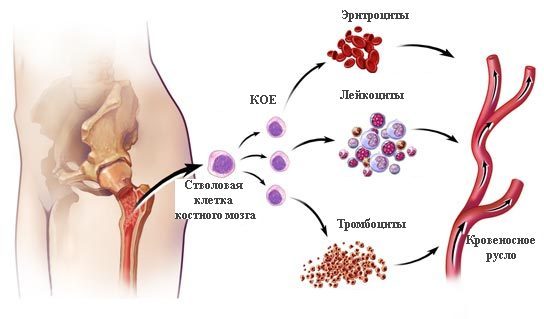
Это заболевание является формой лейкоза.
Оно характеризуется выраженной полиморфно-клеточной миелопролиферацией, развивающейся по типу миеломегакариоцитарного панмиелоза/миелоза. В процессе наблюдаются миелофиброз, прогрессирующее остеомиелосклероз, а также увеличение печени и селезенки с миелоидной метаплазией в этих органах, а в редких случаях и в других.
Сублейкемический миелоз представляет собой редкое заболевание, которое вызывает значительное беспокойство среди медицинских специалистов. Врачи отмечают, что данная форма миелопролиферативного расстройства характеризуется увеличением количества миелоидных клеток в костном мозге, что может привести к различным осложнениям. По мнению hematologов, ранняя диагностика и мониторинг состояния пациента играют ключевую роль в управлении заболеванием. Врачи подчеркивают важность индивидуального подхода к каждому случаю, так как проявления и течение болезни могут значительно варьироваться. Лечение часто включает в себя применение химиотерапии и таргетной терапии, что требует тщательного контроля со стороны медицинского персонала. В целом, специалисты призывают к повышению осведомленности о сублейкемическом миелозе, чтобы улучшить исходы для пациентов.

Факторы риска и распространенность заболевания
К злокачественному преобразованию клеток крови могут способствовать следующие факторы:
- канцерогенные химические вещества — опасность представляют вещества, используемые в производстве красок и лаков, содержащие толуол. Работники металлургических заводов, где применяются соединения мышьяка, и сотрудники химической отрасли, регулярно контактирующие с бензолом, также находятся в группе риска. Некоторые медикаменты могут спровоцировать развитие болезни;
- ионизирующее излучение — в группу риска входят медицинские работники, занимающиеся лучевой терапией и рентгенологией, сотрудники атомных электростанций и жители территорий, расположенных рядом с АЭС;
- генетическая предрасположенность к онкологическим заболеваниям, а также некоторые наследственные болезни, такие как синдром Дауна;
- Т-лимфотропный вирус человека — в основном подвержены этому вирусу жители южной Японии, Азии, Южной и Экваториальной Африки, а также инъекционные наркоманы. Вирус может передаваться половым путем;
- курение — в табачном дыме содержится бензол;
- бытовые факторы — вредные добавки в пищу и неблагоприятная экологическая обстановка в городах (выбросы от промышленных предприятий, автомобильные выхлопы).
Это заболевание чаще всего выявляется у людей старше 40 лет, причем наибольшему риску подвержены пожилые люди.
В научной литературе отсутствуют данные о структуре заболеваемости этим типом рака.
Причины заболевания
Сублейкемический миелоз возникает из-за нарушений в процессе созревания клеток костного мозга и избыточного накопления в крови зрелых клеток миелоидного происхождения, чаще всего лейкоцитов, которые сохраняют способность к дальнейшему созреванию.
Некоторые исследователи полагают, что при этом заболевании нарушается процесс кроветворения на клеточном уровне, затрагивая предшественницу миелопоэза.
Согласно одной из теорий, тромбоциты и мегакариоциты при данной форме лейкоза вырабатывают ростовые факторы, что способствует увеличению пролиферации фибробластов.

Фазы заболевания и их проявления
Патологическое развитие данной формы миелоза можно разделить на несколько этапов:
- Полиферативный этап – характеризуется увеличением числа лейкоцитов, в то время как количество других клеток остается прежним. Обычно этот период проходит почти без симптомов, но иногда пациенты испытывают дискомфорт в виде болей в костях, которые могут сохраняться на протяжении всей болезни. По мере прогрессирования процесса могут возникать общая слабость, резкие колебания температуры, повышенная потливость и необъяснимое снижение веса;
- Склеротический этап – проявляется панцитопенией, при которой снижается кроветворение всех типов клеток. Этот период сопровождается выраженной анемией, увеличением печени (гепатомегалией) и селезенки (спленомегалией), что вызывает ноющие боли и чувство тяжести в левом подреберье, а также побледнение и постепенное пожелтение кожи;
- Бластный криз – характеризуется появлением в крови большого количества незрелых клеток, известных как бласты. В этом состоянии заболевание может перейти в хроническую форму. Из-за повышения уровня билирубина, образующегося в результате массового разрушения эритроцитов, кожа приобретает ярко-желтый оттенок, глаза и слизистые оболочки также становятся желтыми, а моча темнеет. Нарушение образования тромбоцитов приводит к появлению петехиальных высыпаний на ногах, что вызывает развитие тромбоцитопении.
Диагностика
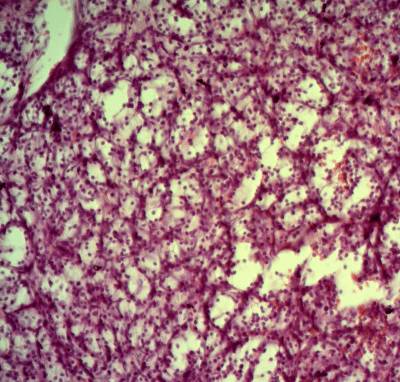
Диагноз устанавливается на основании клинических исследований гемопоэза, включая биопсию костного мозга, миелограмму, гемограмму, углубленные лабораторные анализы крови и рентгенографию.
Исследование костного мозга помимо биопсии включает трепанобиопсию, а также цитологические и цитогенетические анализы.
Ключевые клинические, гематологические и рентгенологические изменения, наблюдаемые при данном заболевании:
- увеличение печени и селезенки – гепатомегалия (встречается у 50% пациентов), спленомегалия; в некоторых случаях нижний край селезенки может достигать малого таза, также отмечается дискомфорт в животе;
- гистологические исследования – значительное разрастание костной ткани с уменьшением объема костного мозга и сужением его полостей, где располагаются жировые клетки и фиброзная ткань; у костных балок наблюдаются неправильные формы и утолщения из-за наложения атипичной костной ткани;
- тромбопоэз – у 50% пациентов фиксируется увеличение числа тромбоцитов с функциональными недостатками (увеличивается продолжительность кровотечения, снижаются показатели адгезии тромбоцитов, ретракции сгустка и уровень фактора 3); в костном мозге определяется значительно повышенное количество мегакариоцитов, включая незрелые формы;
- лейкопоэз – гемограмма показывает незначительное увеличение количества лейкоцитов, в редких случаях их снижение; нейтрофилез характеризуется сдвигом влево, возможно наличие миелобластов, в костном мозге наблюдается повышенное количество незрелых нейтрофилов;
- экстрамедуллярный гемопоэз – в органах (прежде всего, в печени и селезенке) выявляются очаги росткового кроветворения, состоящие из клеток различной степени зрелости;
- эритропоэз – анемия, чаще всего нормохромная, иногда мегалобластная или гемолитическая (отмечается повышение уровня свободного билирубина в крови и сокращение жизненного цикла эритроцитов); часто наблюдаются ретикулоцитоз, мишеневидные/грушевидные эритроциты, нормо- и эритробласты, а также анизо- и пойкилоцитоз; иногда фиксируется эритроцитоз и усиленный эритропоэз в костном мозге;
- базофилопоэз – значительное увеличение числа базофилов;
- рентгенологические данные – рентгенограммы черепа, костей таза, ребер, позвонков и длинных трубчатых костей показывают утолщение кортикального слоя и потерю нормальной трабекулярной структуры; также может быть выявлена облитерация костномозговых полостей;
- трепанобиопсия – выявляет коллагеновый фиброз, разделяющий фиброзные очаги.

Симптомы заболевания
При доброкачественном течении заболевания наблюдается длительный бессимптомный период. Однако некоторые пациенты могут отмечать потерю веса, боли в селезенке и костях, а также периодические эпизоды лихорадки.
Злокачественная форма отличается быстрым и острым течением. Она сопровождается сердечной и печеночной недостаточностью, множественными кровоизлияниями в суставы и кожу, развитием инфекционных осложнений, а также тромбозами и геморрагическим синдромом.
У пациентов часто наблюдаются кровотечения из вен желудка и пищевода.
Хроническое течение миелоза и особенности заболевания
Основное проявление хронического миелолейкоза — увеличение объема миелоидной ткани в костном мозге и других органах, таких как селезенка.
Пациенты при этом заболевании отмечают:
- кровоточивость десен;
- общую слабость и недомогание;
- повышенное потоотделение;
- дискомфорт и тяжесть в левом подреберье.
В ходе обследования выявляются:
- анемия;
- повышенная температура тела;
- значительное увеличение селезенки и лимфатических узлов;
- потеря веса;
- бледность кожи.
Лабораторные анализы крови показывают умеренное увеличение лейкоцитов с изменением формулы в сторону промиелоцитов и миелоцитов. При пункции грудины обнаруживается значительно повышенное количество миелобластов и промиелоцитов.
Болезнь имеет волнообразный характер с периодами ремиссий и обострений.
Специфика терапии
Лечение сублейкемического миелоза выбирается индивидуально в зависимости от стадии заболевания и результатов диагностики.
На начальных этапах, когда наблюдаются умеренная анемия и спленомегалия без значительного дискомфорта в животе, обычно применяются общеукрепляющие меры. Если у пациента есть гемолитическая анемия, длительная неинфекционная лихорадка, артралгия или цитопения, это служит основанием для назначения глюкокортикоидов, среди которых:
При анемии, вызванной недостаточностью эритропоэза, а также при длительном применении глюкокортикоидов назначаются анаболические гормоны.
Если у пациента наблюдается спленомегалия с признаками гиперспленизма и компрессионным синдромом, а также прогрессирующая бластемия, плетора или тромбоцитемия с риском тромбообразования, требуется лечение, направленное на нормализацию кровяных показателей и уменьшение размеров селезенки. В таких случаях показано назначение цитостатиков, среди которых:
При значительном увеличении селезенки может быть использована лучевая терапия, что обеспечивает временное облегчение за счет уменьшения абдоминального дискомфорта, однако существует риск развития глубокой цитопении.
В таких ситуациях радиотерапия применяется в сочетании с гормональной терапией глюкокортикоидными препаратами.
Методы лечения в тяжелых случаях
При возникновении глубокого гемолитического криза, когда медикаментозное лечение неэффективно, а также при высоком риске инфаркта или разрыва селезенки и/или выраженном тромбоцитопеническом геморрагическом синдроме, рекомендуется спленэктомия — полное удаление селезенки. Этот метод облегчает симптомы гиперспленизма, но не увеличивает продолжительность жизни. Спленэктомия противопоказана при тромбоцитозе, гиперкоагуляции или в терминальной стадии заболевания.
При выраженных симптомах анемии и прогрессировании фиброза назначают глюкокортикостероиды, антигистаминные препараты и гемотрансфузии (переливания эритроцитарной массы). Геморрагический тромбоцитопенический синдром является прямым показанием для введения плазмы и компонентов крови.
Бластный криз лечится препаратами крови и полихимиотерапией, направленной на восстановление цитогенетической ремиссии путем компенсации недостатка форменных элементов крови и уничтожения опухолевых клеток.
В некоторых случаях может быть рекомендована трансплантация костного мозга. Эта операция эффективна, если пациенту не более 50 лет, есть подходящий донор, и процедура проводится в кратчайшие сроки после установления точного диагноза.
Длительность курса
Лечение миелоза назначается индивидуально на основе результатов тщательной диагностики. При доброкачественном течении болезни курс терапии цитостатиками обычно длится 2-3 недели. Важно постоянно контролировать показатели крови.
Прогноз и осложнения
Прогноз по развитию миелоза остается неблагоприятным. Средняя продолжительность жизни пациентов с первыми симптомами составляет от 4 до 15 лет.
Смерть может наступить из-за ухудшения кровообращения, сердечной недостаточности или инфекционных заболеваний.
Сублейкемический миелоз может сопровождаться рядом осложнений, таких как:
- увеличение кровотока в селезенке;
- гиперспленизм;
- тромбоз вен и фиброзные изменения в печени;
- инфаркты селезенки;
- портальная гипертензия;
- подагра.
Около 25% пациентов сталкиваются с желудочными или кишечными кровотечениями, возникающими из-за нарушений функции тромбоцитов.
Профилактика заболевания
На данный момент не разработано эффективных методов профилактики сублейкемического миелоза. Однако предполагается, что риск развития болезни можно снизить, следуя принципам здорового образа жизни. Это включает сбалансированное питание, полный отказ от курения, алкоголя и наркотиков, которые негативно влияют на процессы кроветворения, а также регулярные физические нагрузки в оптимальном объеме.
Сублейкемический миелоз — серьезное онкологическое заболевание с разнообразными проявлениями, которые различаются по степени тяжести. Это требует внимательного подхода к выбору терапевтической схемы в зависимости от стадии болезни.
Сегодня существует множество эффективных методов и лекарственных средств для лечения этого заболевания, которые могут значительно улучшить состояние пациента и продлить его жизнь.
История исследования сублейкемического миелоза
Сублейкемический миелоз, также известный как миелодиспластический синдром (МДС), представляет собой группу гематологических заболеваний, характеризующихся нарушением кроветворения и аномальным развитием клеток крови. История его исследования насчитывает более ста лет и включает в себя множество значительных открытий и достижений.
Первоначально, в начале XX века, ученые начали замечать связь между аномалиями в клетках крови и различными формами анемии. В 1950-х годах исследователи начали использовать микроскопию для более детального изучения клеточных изменений, что позволило выявить характерные морфологические изменения в клетках костного мозга пациентов с миелодиспластическими синдромами.
В 1970-х годах термин “миелодиспластический синдром” был введен в научный обиход, что позволило объединить различные формы заболеваний, имеющих схожие патогенетические механизмы. В это время также началось активное изучение генетических и молекулярных основ миелодисплазии, что привело к выявлению различных хромосомных аномалий, таких как делетации и транслокации, которые стали важными маркерами для диагностики и прогноза заболевания.
С 1980-х годов началось активное использование методов молекулярной биологии для изучения сублейкемического миелоза. Исследования показали, что нарушения в генах, отвечающих за регуляцию клеточного цикла и апоптоза, играют ключевую роль в патогенезе МДС. Это открытие открыло новые горизонты для разработки целевых терапий, направленных на коррекцию этих молекулярных нарушений.
В 1990-х и 2000-х годах были разработаны новые классификации миелодиспластических синдромов, включая классификацию Всемирной организации здравоохранения (ВОЗ), которая учитывает как морфологические, так и цитогенетические характеристики. Это позволило более точно определять подтипы МДС и разрабатывать индивидуализированные подходы к лечению.
Совсем недавно, в последние десятилетия, исследования в области сублейкемического миелоза продолжают активно развиваться. Появление новых методов генетического анализа, таких как секвенирование следующего поколения, позволило ученым глубже понять молекулярные механизмы заболевания и выявить новые потенциальные мишени для терапии. В результате, на сегодняшний день разработаны и продолжают разрабатываться новые препараты, направленные на лечение МДС, что значительно улучшает прогноз для пациентов.
Таким образом, история исследования сублейкемического миелоза является ярким примером того, как научные открытия и технологические достижения могут привести к улучшению диагностики и лечения сложных заболеваний. Продолжающиеся исследования в этой области обещают новые перспективы для пациентов с миелодиспластическими синдромами.
Современные подходы к реабилитации пациентов
Реабилитация пациентов с сублейкемическим миелозом представляет собой важный аспект комплексного лечения, направленного на восстановление функциональных возможностей организма и улучшение качества жизни. Сублейкемический миелоз, являясь формой миелопролиферативных заболеваний, требует индивидуализированного подхода к реабилитации, учитывающего как физическое, так и психологическое состояние пациента.
Одним из ключевых направлений реабилитации является физическая терапия. Она включает в себя разработку индивидуальных программ упражнений, направленных на укрепление мышечного тонуса, улучшение координации и восстановление двигательной активности. Физическая активность помогает предотвратить осложнения, такие как тромбообразование и мышечная атрофия, а также способствует улучшению общего самочувствия.
Психологическая поддержка также играет важную роль в процессе реабилитации. Пациенты с сублейкемическим миелозом часто сталкиваются с эмоциональными и психологическими трудностями, такими как тревога, депрессия и страх перед будущим. Психотерапия, групповые занятия и поддержка со стороны специалистов могут помочь пациентам справиться с этими проблемами и адаптироваться к изменениям в их жизни.
Кроме того, важным аспектом реабилитации является диетотерапия. Правильное питание способствует улучшению общего состояния здоровья, поддержанию иммунной системы и восстановлению сил. Специалисты по питанию разрабатывают индивидуальные планы питания, учитывающие потребности пациента, его состояние и возможные ограничения.
Современные подходы к реабилитации также включают использование технологий, таких как телереабилитация и мобильные приложения, которые позволяют пациентам получать доступ к необходимым ресурсам и поддержке в любое время. Это особенно актуально для пациентов, которые могут испытывать трудности с передвижением или имеют ограниченный доступ к медицинским учреждениям.
Важно отметить, что реабилитация пациентов с сублейкемическим миелозом должна быть многопрофильной и включать в себя взаимодействие различных специалистов: гематологов, физиотерапевтов, психологов и диетологов. Такой подход обеспечивает комплексное лечение и способствует более эффективному восстановлению пациентов.
В заключение, современные подходы к реабилитации пациентов с сублейкемическим миелозом направлены на создание условий для максимального восстановления их здоровья и качества жизни. Индивидуализированный подход, использование современных технологий и междисциплинарное сотрудничество являются ключевыми факторами успешной реабилитации.
Перспективы научных исследований и новые методы лечения
Сублейкемический миелоз, являясь редким и сложным заболеванием, привлекает внимание научного сообщества благодаря своей многофакторной этиологии и разнообразным клиническим проявлениям. В последние годы наблюдается значительный прогресс в понимании патогенеза этого заболевания, что открывает новые горизонты для разработки эффективных методов лечения.
Одной из ключевых областей исследований является генетика сублейкемического миелоза. Ученые активно изучают мутации, которые могут быть связаны с развитием заболевания. Например, идентификация специфических генетических маркеров позволяет не только лучше понять механизм болезни, но и разрабатывать таргетные терапии, направленные на коррекцию этих мутаций. В частности, исследования показывают, что ингибиторы определенных сигнализационных путей могут значительно замедлить прогрессирование заболевания.
Кроме того, в последние годы наблюдается рост интереса к иммунотерапии как перспективному направлению лечения сублейкемического миелоза. Исследования показывают, что активизация иммунной системы может помочь организму более эффективно бороться с аномальными клетками. В клинических испытаниях уже используются моноклональные антитела и другие иммунотерапевтические агенты, которые демонстрируют обнадеживающие результаты.
Также стоит отметить, что применение стволовых клеток в лечении сублейкемического миелоза становится все более актуальным. Трансплантация гемопоэтических стволовых клеток может привести к ремиссии и улучшению качества жизни пациентов. Однако, несмотря на многообещающие результаты, эта процедура требует дальнейших исследований для оптимизации методов подготовки и посттрансплантационного наблюдения.
Важным аспектом является и разработка новых фармакологических препаратов. Современные исследования направлены на создание более эффективных и менее токсичных лекарств, которые могут улучшить прогноз и снизить побочные эффекты традиционных методов лечения. В частности, ведутся работы над созданием комбинированных терапий, которые могут повысить эффективность лечения за счет синергетического действия различных препаратов.
Наконец, необходимо отметить, что мультидисциплинарный подход к лечению сублейкемического миелоза, включающий взаимодействие гематологов, онкологов, генетиков и специалистов по паллиативной помощи, становится все более важным. Это позволяет не только улучшить результаты лечения, но и обеспечить пациентам комплексную поддержку на всех этапах болезни.
Таким образом, перспективы научных исследований и новые методы лечения сублейкемического миелоза открывают новые возможности для улучшения качества жизни пациентов и повышения эффективности терапии. Однако для достижения значительных результатов необходимо продолжать активные исследования и клинические испытания, направленные на изучение этого сложного заболевания.