Б. меланома и саркома неба
Меланомы обнаруживаются больными или неожиданно в виде мягких коричнево-черных или темно-синих кровоточащих разрастаний, или же появлению их предшествует более или менее долговременное существование на слизистой неба плоских отложений пигмента в виде черных или черно-серых полос и пятен, которые, как известно, являются очень постоянными у некоторых млекопитающих, но очень редки у человека.
Диагностика самого факта наличия меланомы на слизистой неба элементарно проста ввиду ее характерной пигментизации и прогрессивного разрастания, но необходимо выяснить, исходит ли опухоль из слизистой неба и ограничивается ею, или же прорастает в нос, или, наоборот, исходит из гайморовой полости и вторично врастает в небо.
Виды и классификация
Раковая опухоль полости рта подлежит классификации по нескольким критериям: внешнему виду, локализации и клеточной структуре.
По внешнему виду выделяют три формы:
- Узловатая – внешне представляет собой четко ограниченное уплотнение, покрытое неизмененной слизистой оболочкой. Характеризуется стремительным прогрессированием в размерах.
- Язвенная – плоскоклеточный рак слизистой полости рта начинается с небольшого изъявления, перерастающего в глубокую эрозию.
- Папиллярная – опухоль плотной структуры с неровными краями, по форме напоминающая папиллому.
В зависимости от локализации, выделяют следующие виды рака:
- Опухоли щек – злокачественный процесс начинается по линии рта, чаще всего на внутреннем уголке губ.
- Плоскоклеточный рак дна полости рта – новообразование берет свое начало на мышцах донышка, и быстро охватывает слюнные железе и нижнюю часть языка.
- Рак языка – опухоль может формироваться на любом из отделов языка, но чаще всего на боковых поверхностях. Реже встречается плоскоклеточный рак на нижней или верхней поверхности или корня языка.
- Рак альвеолярных отростков – новообразование локализуется на верхней ли нижней челюсти, быстро переходит на десна.
- Опухоль неба – плоскоклеточный рак полости рта, локализующийся на небе, чаще всего развивается из его мягкой части.
Формы по гистологической структуре:
- Высокодифференцированный плоскоклеточный рак полости рта.
- Умеренно дифференцированные плоскоклеточные опухоли.
- Низкодифференцированный рак ротовой полости.
Плоскоклеточный ороговевающий рак полости рта – относится к высокодифференцированным или умереннодифференцированным опухолям, состоящим из ороговевших клеток. Внешне представляет собой четко ограниченное уплотнение, медленно прогрессирующее в размерах. Чем выше степень дифференцировки, тем медленнее развивается опухоль и благоприятнее прогноз.
Низкодифференцированные новообразования ротовой полости сформированы их клеток, не имеющих сходства со здоровыми. Считаются самыми опасными из-за стремительного прогрессирования и раннего распространения метастазов. Обычно выглядят как язвенно-эрозивные повреждения.
Предлагаем ознакомиться Опух язычок в горле что делать, какие причины и как лечить
Виды
Классификация поражения неба зависит от месторасположения. Патологический процесс, имеющий границы зарождения в верхней костной структуре, — рак твердого неба. Когда онкозаболевание развивается в слизистых и мышечных тканевых участках свода, то ставится диагноз рак мягкого неба. Заболевание разделяется по структурам ткани:
- Развивающаяся в железистой области цилиндрома характеризуется недифференцированной клеточной составляющей, быстрым ростом и метастазированием.
- Карцинома с поражением эпителия на любом небном участке.
- Появление плоскоклеточного рака, встречающаяся в 90% эпителиальных случаев опухоль слизистых рта.
Также различают дополнительные проявления:
- Опухоль на боковых стенках языка с покраснением и налетом. Ощущается онемение языка, тяжело разговаривать и есть.
- Рак на внутренней защечной области. Выражается кровоточивостью, ушной болью.
- Локализация опухоли на корне или носоглоточных стенках. Поражаются лимфоузлы околоушные и под челюстью.
По форме образования это могут быть язвы, напоминающие незаживающие повреждения после антисептической обработки, уплотнения узловатого типа с четкими границами или висячие образования плотной текстуры.
Диагностика меланомы слизистых оболочек
При диагностике меланомы слизистых довольно часто случаются ошибки. Из-за скрытого положения и отсутствия заметных ранних признаков выявление меланомы слизистой обычно задерживается.
При постановке диагноза первичной меланомы, особенно редкой локализации, важно исключить возможность метастатического поражения из первичной кожной или глазной меланомы.
При подозрении на меланому слизистых оболочек проводятся эндоскопические исследования:
- трахеобронхиального дерева;
- верхних дыхательных путей;
- пищевода и желудка;
- толстого кишечника;
- ректального сегмента.
Во время диагностической процедуры врач берет на анализ фрагменты изменённой слизистой. Биопсия образца подозрительной ткани и последующее патогистологическое исследование являются основным моментом в диагностике слизистых меланом.
Амеланотические формы опухолей, которые нередко встречаются среди поражений слизистой оболочки, дополнительно затрудняют диагностику. Иммуногистохимическое окрашивание материала с целью выявления опухолевого белка (S-100, HMB-45, Melan-A, Mart-1) и фермента тирозиназы помогает в диагностике беспигментных форм опухоли.
При подозрении на распространённость и метастазирование слизистых меланом проводится сканирование организма с визуализацией: КТ, ПЭТ КТ, МРТ.
Диагностика онкологии нёба
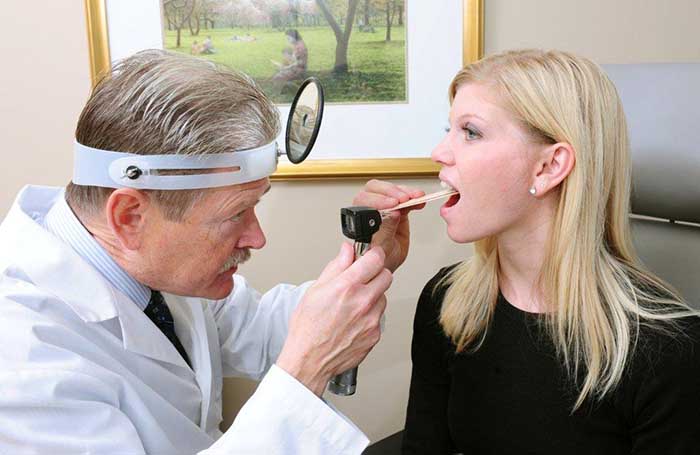
При подозрении на злокачественный процесс нёба в первую очередь проводится визуальный осмотр. Затем лабораторные и инструментальные методы исследования для подтверждения или опровержения диагноза. Результаты оценивает врач-онколог.
- Анализ крови – оценивается содержание лейкоцитов и гемоглобина, для выявления процессов воспаления и анемии.
- Тест на онкомаркеры – специфические антитела, подтверждающие наличие онкологического перерождения клеток.
- Рентгенография челюсти – позволяет определить точное расположение опухоли, контуры и распространённость.
- Радиоизотопное исследование – позволяет изучить внутреннюю структуру опухоли.
- Взятие биоптата опухоли и лимфатических узлов с последующим цитологическим исследованием. Подтверждает наличие атипичных раковых клеток.
Диагностика
Ранняя диагностика возможна только при профилактическом стоматологическом осмотре. Для этого следует посещать врача не реже двух раз за год. Именно стоматологом проводится первичная диагностика с последующим перенаправлением к онкологу.
Чтобы окончательно установить форму поражения, специалист использует методы диагностики:
- Проведение анализа крови развернутого типа, выделение гемоглобинового и лейкоцитарного содержания.
- Получение рентгенологического снимка для оценки состояния системы зубов и челюсти, определения границ и месторасположения поражения.
- Измерение радиоизотопного показателя, определяющего внутреннюю опухолевую структуру.
- Цитология клеток региональных лимфатических узлов, чтобы установить или предупредить рецидивирование и метастазирование;
Только проведение биопсии с забором клеток и тканей пораженного участка позволяет установить, какая опухоль неба развивается у пациента.
История болезни
На ранних стадиях болезнь может протекать без проявления явных признаков либо имеет скудную клиническую симптоматику. При внешнем осмотре полости рта выявляются: трещинки, язвы, уплотнения.
Образования длительное время не проходят, даже если проводить обработку очагов ранозаживляющими средствами. Всего четверть больных ощущает характерные симптомы: боль в полости рта, воспалительные процессы носоглотки, дёсен и зубов.
С развитием болезни проявления становятся более выраженными, а опухоль увеличивается в размерах. Болевые ощущения начинают отдавать в ухо, голову, шею.
Из-за раздражения слизистой рта продуктами распада раковых клеток отмечается усиление саливации, полость источает гнилостный запах. Увеличение параметров опухоли отражается на симметрии лица. На третьей стадии деформации становятся заметными.
Лимфоузлы, расположенные в области шеи, увеличиваются, что выявляется при пульпации. Некоторое время после поражения лимфатических узлов они сохраняют подвижность, в активной фазе третьей стадии происходит их спаивание с окружающими тканями.
В запущенной форме из опухолей выбрасываются метастазы.
Этиология
Причины возникновения злокачественных образований в ротовой полости связаны с:
- повреждающим воздействием токсических веществ (сигареты, алкоголь, курительные смеси);
- употреблением острой и горячей пищи (вследствие температурного воздействия меняется нормальное строение клеток);
- постоянными травмами, которые образуются из-за неправильной установки ортопедических конструкций (протезов, коронок);
- предраковым состоянием полости рта. К таким состояниям относятся лейкоплакия, папилломатоз. Возникшие в результате таких процессов новообразования наиболее часто перерождаются в злокачественные.Лейкоплакия ротовой полости — одно из предраковых состояний.
Помимо основных причин выделяют также факторы риска, которые могут привести к раку верхнего неба:
- наследственность;
- частые воспалительные процессы в полости рта;
- неправильное питание. В данном случае особое снимание следует уделить получению витамина А. Дефицит этого витамина часто фиксируется у курящих людей.
Классификация заболевания и их симптомы
Рассмотрим стадии развития рака полости рта и проявления заболевания на разных этапах:
- Начальная стадия характеризуется такими небольшими изменениями в полости рта, как появление болезненных язвочек, белым налетом (язвенная), которые локализуются лишь на верхнем слое эпителия. Кожа, застилающая ротовую полость, в некоторых местах уплотняется и наблюдается затвердение ткани (узловатая). Возможно возникновение опухолевидного образования (папиллярная). В медицинской практике чаще всего встречаются язвенные виды болезни. Размеры образования на данной стадии не превышает 1 см, затрагивая только слизистую часть эпителия. Любые образования, такие как шишки, бугорки, язвочки, пузыри, волдыри должны насторожить человека и стать поводом обратиться к врачу;
- Вторая стадия рака ротовой полости имеет более яркие симптомы болезни. Больного мучают сильные боли, появляется неприятный запах изо рта, связанный с большим количеством инфицированных клеток во рту, которые образуют продукты распада. Возникает процесс саливации, обусловленный раздражением слизистой оболочки. Медики подразделяют данный этап заболевания на две подстадии – 2А и 2Б. При первом виде размеры опухоли достигают двух сантиметров и могут прорастать внутрь эпителия до одного сантиметра. На данном этапе метастазов нет. При стадии 2Б можно наблюдать наличие метастаз на близлежащие участки;
- Третья стадия новообразования также делится на два этапа. При первом, так называемом 3А степени, опухоль может достичь трех сантиметров, но при этом метастаз не имеет. Стадия 3Б подразумевает наличие метастаз, которые имеют региональный характер;
- Четвертый запущенный период рака отличается агрессивным поведением злокачественной опухоли. При стадии 4А значительная часть ротовой полости поражена. Опухоль может распространиться в подъязычную область, на альвеолярный нерв, а также внедряться в кости скелета и на окружающие ткани. 4Б стадия характеризуется метастазами, достигшими отдаленные от опухоли органы.
Предлагаем ознакомиться Рак ротовой полости: признаки и симптомы, лечение
Клиническая картина
Онкологические новообразования не имеют каких-либо специфических проявлений на начальном этапе. Поэтому каких-либо настораживающих симптомов человек в течение первых нескольких месяцев может не замечать.
Первый и главный симптом — образование уплотнения в области неба.
Первым проявлением, при возникновении которого необходимо экстренно обратиться к врачу, является образование небольшого уплотненного участка неба. Если принять меры на этой стадии, то эффект от лечения будет максимальным.
По мере своего развития опухоль распространяется все дальше, увеличиваясь в размерах, проникает вглубь. На этом этапе пациент описывает свои симптомы следующим образом:
- возникновение болевых ощущений в ротовой полости, которые могут иррадировать в височную область, в область ушей и скул;
- изменение вкусовых ощущений;
- появление неприятного запаха;
- высокая утомляемость, ухудшение аппетита, потеря веса.
При разрастании опухоли происходит расплавление носовой перегородки, из-за чего наблюдается сращение глотки и носа. Вследствие происходящих патологических изменений пища во время еды проникает в полость носа, а также нарушается артикуляция. Артикуляция меняется также вследствие изменения подвижности языка и из-за того, что струя воздуха при звукопроизношении не может проходить, как положено.
Классификация международной системы tnm
Данная градация по системе TNM разработана в 1978 году Международным противораковым союзом. Рассмотрим ее в следующей таблице.
| Стадии | Т — первичная опухоль | N — поражение регионарных лимфоузлов | М — отдаленные метастазы |
| Tis | N0 | M0 | |
| I | T1 | N0 | M0 |
| II | T2 | N0 | M0 |
| IIIA | T3 | N0 | M0 |
| IIIB | T любая | N1 | M0 |
| IVA | T4 | N2 | M0 |
| IVB | T любая | N3 | M0 |
| IVC | T любая | N любая | M1 |
Рассмотрим резюме к перечисленным в таблице критериям.
Т — первичная опухоль:
- Тis — преинвазивная карцинома или рак in situ;
- Т1 — новообразование менее 2 см, локализуется в пределах слизистой;
- Т2 — опухоль 2—4 см, прорастает в подслизистый слой, но остается в пределах неба;
- Т3 — новообразование от 4 см, распространяется за границы пораженного органа посредством инвазивного роста;
- Т4 — опухоль локализуется в соседних тканях, например, нервных окончаниях, мышцах языка и щек, костных структурах черепа.
N – поражение регионарных лимфатических узлов:
- N0 — отсутствует;
- N1 — подвижные, пальпируются с одной стороны пораженного органа;
- N2 — подвижные, выявляются с обеих сторон неба;
- N3 — неподвижные, спаяны с окружающими тканями.
М — отдаленные метастазы:
- М0 — отсутствуют;
- М1 — определяются.
Лучевая терапия
Лучевая терапия при плоскоклеточном раке полости рта — эффективный метод уменьшения новообразования в размерах и предотвращения образования вторичных опухолей. На первой стадии плоскоклеточного рака слизистой полости рта позволяет уничтожить опухоль без хирургического вмешательства, а на более поздних этапах развития позволяет добиться более длительной ремиссии.
Облучение проводится двумя методами:
- Внешнее облучение – воздействие волн непосредственно на полость рта и шеи. Воздействию лучей подвергаются не только злокачественные, но и здоровые ткани, что приводит к развитию тяжелых осложнений.
- Брахитерапия – радиоактивные вещества вводятся непосредственно в ткани опухоли, что позволяет избежать повреждения здоровых тканей.
Предлагаем ознакомиться Как лечить кариес зубов в домашних условиях
Лучевая терапия при плоскоклеточном раке полости рта часто сочетают с химиотерапией, чтобы повысить шансы на уничтожение всех раковых клеток.
Лечение
При своевременном выявлении и быстром установлении диагноза раннее лечение рака неба позволяет избавиться от патологии и избежать появления осложнений. Методы терапии зависят от этапа заболевания и его распространения.
Хирургическое
Суть операции состоит в иссечении опухоли и тканей, находящихся рядом, вплоть до костных структур. После проведенной операции в области лица остаются заметные дефекты, поэтому необходима пластическая коррекция. Если случай запущен, то применяется оперативное вмешательство и лучевая терапия.
Лучевая терапия
Раковое образование подвергается высокоэнергетическому облучению рентгенологическими лучами. Используют дистанционное радиационное воздействие для уменьшения пораженного участка и предупреждения распространения, а затем внутренний вид лучевого воздействия при нахождении радиационного источника вблизи опухоли для направленного устранения патологических клеток. Каждый лучевой сеанс требует точного расчета дозы лучей, границ воздействия и глубины проникновения. Побочные эффекты наблюдаются у многих пациентов и выражаются кожными поражениями по типу солнечного ожога, болью во рту и затрудненным глотанием, слизистой отслойкой, слюнным дефицитом.
О появлении неприятных ощущений врач должен узнать сразу, чтобы скорректировать дозы или сменить препарат.
Химиотерапия
Если у пациента диагностирована первичная опухоль, то назначают цисплатиновый или флюроурациловый препарат. Рецидивы требуют индивидуального подбора средств. Химиопрепараты вводятся в виде растворов капельно. Терапия с применением химических средств сочетается с радиационным облучением.
Рекомендуем к прочтению Рак бронхов: первые симптомы и признаки онкологии
Побочные эффекты, возникающие при терапии:
- повышение утомляемости, снижение работоспособности;
- выпадение волос;
- тошнота;
- рвота;
- диарея;
- сильный болевой синдром в ротовой полости;
- снижение иммунных сил организма.
Такой метод может использоваться сразу после операций для предотвращения возвращения опухоли.
Прогноз и выживаемость
Прогноз заболевания зависит от стадии, локализации, своевременного оказания помощи. На ранних стадиях при условии адекватного лечения, заболевание практически всегда удается победить.
Когда обращение к врачу было не своевременным, прогноз несколько хуже, процент излечившихся пациентов ниже. В оценке прогноза важно наличие или отсутствие отдаленных метастазов.
Несмотря на огромный прогресс в онкологии, отдаленные метастазы резко снижают 5-летнюю выживаемость, это существенная проблема для специалиста. Помимо этого, прогноз зависит от гистологического типа опухоли, т.к.
скорость роста у разных типов опухолей может существенно различаться. Возраст пациента, локализация опухоли, наличие у больного сопутствующих заболеваний, выбранная тактика лечения — все эти факторы существенно влияют на прогноз.
Прогноз
При лечении рака на ранней стадии, при незначительной степени поражения окружающих тканей прогноз весьма благоприятный — после выздоровления можно жить без особых опасений за здоровье. У 80% людей с опухолью языка, перенесших изолированную радиотерапию, в течение 5 лет не регистрируется рецидивов. Опухоли дна полости рта и щек более неблагоприятны в этом отношении — для них пятилетний безрецидивный срок отмечается в 60 и 70% случаев соответственно.
Чем больше размеры опухоли, и чем больше окружающих тканей она поражает, тем печальнее прогноз. Некоторым пациентам с четвертой стадией остается жить несколько месяцев, особенно если появились отдаленные метастазы. При хирургическом лечении прогноз может зависеть от того факта, не осталось ли после операции в организме злокачественных клеток, повторное разрастание которых даст рецидив.
Рак в зоне альвеолярного отростка
Рак в данной области развивается или из клеток слизистой оболочки, или из эпителиальных островков Малассе. Эпителиальные островки Малассе — это остатки эпителиальных клеток в толще периодонта.
В норме данные клетки никак себя не проявляют, но при неблагоприятных условиях могут стать источником опухоли.
Отличительная особенность этих опухолей -относительно раннее возникновение симптомов, зубы в зоне роста опухоли подвергаются ее воздействию, у пациента появляются жалобы на боли.
Хирургическое лечение
Операция — классика лечебной тактики в онкологии вообще и в онкологии полости рта в том числе. Сложность применения хирургии ротовой полости в том, что в ряде случаев технически сложно удалить опухоль и не повредить жизненно важные анатомические образования.
Врач учитывает следующие важные моменты:
- Область рта богато кровоснабжается, и это риск активного кровотечения.
- Органы и ткани области рта подвижны, и возможность этого смещения друг относительно друга определяет такие важные функции как речь, глотание и т.п.
- Анатомические образования данной зоны имеют мелкий размер и тесно прилежат друг к другу. В данной области мало балластных, функционально незначимых тканей, на каждый сантиметр приходятся важнейшие сосуды, нервы, органы. Это усложняет процесс операции. Отсутствие достаточного количества тканей делает более сложным закрытие дефекта, образовавшегося после удаления опухоли.
Как и в случае радикального оперативного лечения опухолей других зон, при операциях на полости рта стремятся соблюсти следующие условия:
- Удаление опухоли должно происходить в пределах здоровых тканей, срез проходит не на границе здоровой и больной ткани, а по здоровой ткани, то есть, опухоль иссекается как бы с запасом. При близком положении органов это составляет проблему.
- При иссечении опухоли учитывается важность дальнейшего восстановления целостности покрова, а также, по возможности, сохранение функции.
- Иссекая опухоль, в большинстве случаев, удаляют и периферические лимфоузлы. Это связано с тем, что ближайшие к опухоли лимфатические узлы являются ловушкой для метастазов, и в них зачастую могут содержаться клетки опухоли.
В классической онкологии хирургическое лечение было методом выбора, операции применялись, как правило, сразу после установления диагноза. В настоящее время подход немного изменился, стал более дифференцированным. Иногда операции предшествуют химиотерапия и (или) лучевая терапия.
Методы лечения рака нёба
При раке твердого нёба стадии T1-2 основным методом лечения является хирургическое удаление опухоли. Если она не проросла глубоко, достаточно удалить только кость и надкостницу. Небольшая рана после операции затягивается самостоятельно. Иногда в качестве альтернативы хирургическому лечению проводят курс лучевой терапии, но это менее предпочтительно, потому что может произойти остеорадионекроз — гибель костной ткани. При подозрении на поражение регионарных лимфатических узлов их также удаляют или проводят биопсию сторожевого лимфоузла.
После операции может быть назначена лучевая терапия, в том числе в сочетании с химиопрепаратами, иногда необходимо повторное хирургическое вмешательство.
При стадии T3-4 хирургическое вмешательство будет более обширным. Удаляют часть твердого нёба вместе с костью, окружающие пораженные опухолью структуры. После такой операции между полостью рта и носа остается отверстие, его нужно закрыть искусственным протезом или собственными тканями пациента, взятыми из другого места. Регионарные лимфатические узлы также удаляют. После хирургического лечения назначают лучевую терапию — отдельно или в сочетании с химиопрепаратами.
При раке мягкого нёба на начальных стадиях можно выполнить операцию или провести курс лучевой терапии. Хирургические вмешательства связаны с определенными сложностями, так как после удаления опухоли мягкое нёбо трудно восстановить, а облучение может приводить к некоторым серьезным осложнениям. Для снижения их риска в некоторых современных клиниках мира применяют брахитерапию: мелкие частицы, являющиеся источниками излучения, помещают прямо в опухолевую ткань.
В зависимости от результатов, после операции может быть назначена лучевая терапия, в том числе в сочетании с химиопрепаратами, а после лучевой терапии — хирургическое вмешательство.
При стадии T3-4 варианты лечения могут быть разными:
- Лучевая терапия в сочетании с химиотерапией.
- Хирургическое вмешательство с последующей лучевой или химиолучевой терапией.
- Индукционная химиотерапия с последующим курсом лучевой терапии или химиолучевой терапии.
Лечить неоперабельные злокачественные опухоли нёба сложно. Решение о дальнейшей тактике должен принимать врачебный консилиум. Для некоторых пациентов целесообразно рассмотреть участие в клинических испытаниях.